PROBLEM BASED LEARNINGSkenario 1 Borok di Kaki
Kelompok A14 Ega Surya Setya Ningrum Dea Noviana Adhito Karistomo Ade Putri Asiah Aldian Eka Surya Ami Wahyuni Bassam Dessy Amarantha Fezza Uktolseja Blok Endokrin Semester 5 Fakultas Kedokteran Universitas Yarsi 2009 1 1102007097 1102008065 1102009008 1102009005 1102009020 1102009025 1102009054 1102009074 1102009113
SKENARIO 1Seorang pria 50 tahun datang berobat ke poliklinik dengan keluhan borok di punggung kaki kanan yang tidak sembuh-sembuh sejak 2 minggu yang lalu. Pada awalnya luka hanya berupa bisul kecil, namun kemudian di pencet oleh pasien sehingga sejak 1 minggu yang lalu bisul semakin membesar,bernanah dab berbau busuk. Akibat adanya luka tersebut, pasienmenjadi ragu untuk melaksanakan sholat. Sejak 2 tahun yang lalu sudah mederita diabetes melitus, tetapi tidak teratur mengkonsumsi obat. Sedangkan keluhan kaki sering kesemutan dan baal sudah dirasakan sejak 3 bulan yang lalu. Pada pemeriksaan fisik didapatkan : Kesadaran : komposmentis Tekanan darah (empat ekstremitas) : 130/80 mmHg Frekuensi Nadi : 100x/menit Frekuensi Napas : 24x/menit tidak dalam Suhu : 38,5 c BB : 80 kg TB : 165 cm IMT : 29,38 kg/m2 Jantung dan paru : dalam batas normal Abdomen : dalam batas normal Status lokalis : Dorsum pedis dekstra : Inspeksi : ulkus pucat kemerahan berukuran 5x6x2 cm, tepi tidak teratur,mengeluarkan pus berwarna kuning dan berbau busuk Palpasi : rasa raba (-),nyeri tekan (-), krepitasi (-), tidak terasa nyeri walau luka ditusuk dengan jarum Ankle brachial index 1,0 Pemeriksaan EKG : irama sinus QRS rate 100x, normoaksis, PR interval 0,18, RVH dan LVH tidak ada. Perubahan segmen ST atau T tidak ada Foto toraks PA : cor dan pulmo dalam batas normal Foto pedis dekstra AP/lateral : gambaran perkabutan soft tissue (-), tanda osteomielitis (-), gas ganggrene (-) Pemeriksaan Laboratorium : Darah rutin : lekositosis
2
Gula darah sewaktu : hiperglikemi Reduksi urin : (+) Keton urin : (-) Protein urin : (-) Dokter menyimpulkan pasien menderita DM tipe 2 dengan ulkus kaki diabetik di dorsum pedis dekstra dan menyarankan pasien untuk dirawat kemudian dikonsulkan ke bagian penyakit dalam, bedah, saraf, gigi, mata dan gizi serta pemeriksaan lain untuk memastikan diagnosis dan pengobatan lebih lanjut.
3
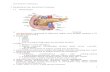
1. Memahami dan Menjelaskan Tentang Pankreas 1.1 Memahami dan menjelaskan anatomi makroskopik pankreas
Lokasi dan Deskripsi Pankreas merupakan kelenjar eksokrin dan endokrin. Bagian eksokrin kelenjar menghasilkan sekret yang mengandung enzime-enzime yang dapat menghidrolisis lemak dan karbohidrat. Bagian endokrine kelenjar yaitu pulau-pulau langerhans menghasilkan hormon insulin dan glukagon yang mempunyai peranan penting pada metabolisme karbohidrat. Pankreas merupakan organ yang memanjang dan terletak pada epigastrium dan kuadran kiri atas. Strukturnya lunak, berlobus, dan terletak pada dinding posterior abdomen di belakang peritoneum. Pankreas menyilang planum transpyloricum. Pancreas dapat dibagi dalam caput, collum, corpus, cauda. Caput pancreatis berbentuk seperti cakram dan terletak di dalam bagian cekung duodenum. Sebagian caput meluas ke kiri di belakang arteria dan venae mesenterica superior serta dinamakan processus uncinatus. Collum pancreatis merupakan bagian pancreas yang mengecil dan menghubungkan caput dan corpus pancreatis. Collum pancreatis terletak di pangkal venae portae hepatis tempat diparcabangkannya arteri mesenterica superior dari aorta. 4
Corpus pancreatis berjalan ke atas dan kiri, menyilang garis tengah, pada potongan melintang sedikit berbentuk segitiga. Cauda pancreatis berjalan ke depan menuju ligamentum linorenale dan mengadakan hubungan dengan hillum lienale. Hubungan Ke anterior : dari kanan ke kiri : colon transversum dan perlrkatanmesocolon transversum, bursa omentalis, dan gaster. Ke posterior : dari kanan ke kiri: ductus choleducus, vena portae hepatis, dan vena lienalis, vena cavae inferior, aorta, pangkal arteriae mesenterica superior, musculus psoas major sinistra, glandula suprarenalis sinistra, ren sinistra, dan hillum lienale. Ductus pancreaticus Ductus pancreaticus mulai dari cauda pancrealis dan berjalan di sepanjang kelenjar, menerima banyak cabang pada perjalanannya. Ductus ini bermuara ke pars decenden duodenum di sekitar pertengahannya bersama dengan ductus choleducus pada papilla duodeni major. Kadang-kadang muara ductus pancreaticus di duodenum terpisah dari ductus choleducus. Ductus pancreaticus accesorius mengalirkan getah pankreas dari bagian atas caput dan kemudian bermuara ke duodenum sedikit di atas muara ductus pancreaticus pada papilla duodeni minor. Ductus pancreaticus accesorius sering berhubungan dengan ductus pancreaticus. Perdarahan Arteri : Arteri lienalis serta arteri pancreticoduodenalis superior dan inferior. Vena : Vena yang sesuai dengan arteri mengalirkan darah ke sistem porta. Aliran lymfe : Kelenjar ini terletak di sepanjang arteri yang mendarahi kelenjar. Pembuluh eferen akhirnya mengalirkan cairan limfe ke nodi limf coeliaci dan mesenterici superiores. Persarafan : Berasal dari serabut-serabut saraf simpatis dan parasimpatis. 1.2 Menjelaskan anatomi mikroskopik pankreas
5
Pankreas merupakan kelenjar endokrin terbesar yang terdapat di dalam tubuh baik hewan maupun manusia. Bagian depan ( kepala ) kelenjar pankreas terletak pada lekukan yang dibentuk oleh duodenum dan bagian pilorus dari lambung. Bagian badan yang merupakan bagian utama dari organ ini merentang ke arah limpa dengan bagian ekornya menyentuh atau terletak pada alat ini. Dari segi perkembangan embriologis, kelenjar pankreas terbentuk dari epitel yang berasal dari lapisan epitel yang membentuk usus. Pankreas terdiri dari dua jaringan utama, yaitu : (1). Asini sekresi getah pencernaan ke dalam duodenum. (2). Pulau Langerhans yang tidak tidak mengeluarkan sekretnya keluar, tetapi menyekresi insulin dan glukagon langsung ke darah. Pulau pulau Langerhans yang menjadi sistem endokrinologis dari pamkreas tersebar di seluruh pankreas dengan berat hanya 1 3 % dari berat total pankreas. Pulau langerhans berbentuk ovoid dengan besar masing-masing pulau berbeda. Besar pulau langerhans yang terkecil adalah 50 , sedangkan yang terbesar 300 , terbanyak adalah yang besarnya 100 225 . Jumlah semua pulau langerhans di pankreas diperkirakan antara 1 2 juta. Pulau langerhans manusia, mengandung tiga jenis sel utama, yaitu : (1). Sel sel A ( alpha ), jumlahnya sekitar 20 40 % ; memproduksi glikagon yang manjadi faktor hiperglikemik, suatu hormon yang mempunyai anti insulin like activity . (2). Sel sel B ( betha ), jumlahnya sekitar 60 80 % , membuat insulin. (3). Sel sel D ( delta ), jumlahnya sekitar 5 15 %, membuat somatostatin. Masing masing sel tersebut, dapat dibedakan berdasarkan struktur dan sifat pewarnaan. Di bawah mikroskop pulau-pulau langerhans ini nampak berwarna pucat dan banyak mengandung pembuluh darah kapiler. Pada penderita DM, sel beha sering ada tetapi berbeda dengan sel beta yang normal dimana sel beta tidak menunjukkan reaksi pewarnaan untuk insulin sehingga dianggap tidak berfungsi. 2. Memahami dan Menjelaskan Tentang Insulin 2.1 Menjelaskan Aspek Biokimia Insulin
6
Insulin adalah hormone yang disekresi oleh sel-sel beta pancreas dan merupakan polipeptida yang terdiri atas dua rantai, yaitu rantai A dan B., yang saling dihubungkan oleh dua jembatan disulfide antar-rantai yang menghubungkan A7 ke B7 dan A20 ke B19. Jembatan disulfide intra-rantai yang ketiga menghubungkan residu 6 dan 11 pada rantai A. Lokasi ketiga jembatan disulfide ini selalu tetap dan rantai A serta B masinbg-masing mempunyai 21 dan 30 asam amino pada sebagian besar spesies. Insulin disintesis sebagai preprohormon (berat molekul sekitar 11.500) dan merupakan prototype untuk peptide yang diproses dari molekul precursor yang lebih besar. Rangkaian pre- yang bersifat hidrofobik dengan 23 asam amino mengarahkan molekul tersebut ke dalam sisterna reticulum endoplasma dan kemudian dikeluarkan. Proses ini menghasilkan molekul proinsulin dengan berat molekul 9000 yang menyediakan bentuk yang diperlukan bagi pembentukan jembatan disulfide yang sempurna. Molekul proinsulin menjalani serangkaian pemecahan peptide yang tapak-spesifik sehingga terbentuk insulin yang matur dan peptide C dengan jumlah ekuimolar.
7
2.2 Menjelaskan Peranan Insulin
A. Efek Insulin pada metabolisme Karbohidrat Insulin Meningkatkan Metabolisme dan Ambilan Glukosa Otot Selama hampir sepanjang hari, jaringan otot tak tergantung atas glukosa untuk energinya tetapi pada asam-asam lemak. Alasan utama hal ini adalah bahwa membrane otot normal yang dalam keadaan istirahat hampir tak permeable terhadap glukosa kecuali bila serat otot dirangsang oleh insulin. Dan diantara waktu makan, jumlah insulin yang disekresikan terlalu kecil untuk meningkatkan masuknya insulin dalam jumlah bermakna kedalam sel-sel otot. Tetapi, pada dua keadaan (selama kerja fisik sedang dan berat, dan selama beberapa jam setelah makan), otot menggunakan sejumlah besar glukosa untuk energinya. Penyimpanan Glikogen di dalam Otot Bila setelah makan otot tidak bekerja, dan walaupun glukosa yang ditranspor ke dalam otot jumlahnya banyak, sebagian besar glukosa sampai batas 2 hingga 3 persen kemudian akan disimpan dalam bentuk glikogen otot daripada digunakan untuk energi. Kemudian glikogen dapat digunakan untuk energi oleh otot. Glikogen otot berbeda dari glikogen hati karena ia tidak dapat dikonversi kembali menjadi glukosa dan dilepaskan ke dalam cairan tubuh. Alasan untuk ini adalah bahwa tidak terdapat glukosa fosfatase di dalam sel-sel otot.
8
Mekanisme insulin meningkatkan transport glukosa melalui membrane sel otot Insulin meningkatkan transport glukosa ke dalam sel-sel otot dalam cara yang sungguh berbeda dari cara meningkatkan transport ke dalam sel-sel hati. Transpor ke dalam hati terutama akibat mekanisme penangkapan yang disebabkan oleh fosforilasi glukosa atas pengaruh glukokinase. Tetapi ini hanya merupakan factor kecil dalam efek insulin untuk memindahkan glukosa ke dalam sel-sel otot. Yang lebih penting, insulin langsung mempengaruhi membrane sel otot untuk mempermudah transport glukosa. Transpor glukosa melalui membrane sel tidak terjadi melawan perbedaan konsentrasi. Yaitu sekali konsentrasi glukosa di dalam sel meningkat setinggi konsentrasi glukosa di luar, tak ada glukosa tambahan yang akan ditranspor ke dalam sel. Sehingga, proses transpor bukan salah satu difusi yang dipermudah, yang secara sederhana berarti bahwa pengangkut mempermudah difusi glukosa melalui membrane tetapi tidak dapat memberikan energi bagi proses transport untuk menyebabkan pemindahan glukosa melawan perbedaan energi. Kurangnya Efek insulin atas ambilan dan penggunaan glukosa oleh otak Otak memang berbeda dari kebanyakan jaringan tubuh lainnya, pada mana insulin mempunyai sedikit atau tak berefek atas ambilan atau penggunaan glukosa. Namun, sel-sel otak permeable bagi glukosa tanpa diintermediasi oleh insulin. Efek insulin dalam meningkatkan ambilan, penyimpanan, dan penggunaan glukosa oleh hati Salah satu efek insulin yang terpenting adalah menyimpan sebagian besar glukosa yang telah diabsorpsi sesudah makan di dalam hati dalam bentuk glikogen. Kemudian diantara waktu makan, bila insulin tak tersedia dan konsentrasi glukosa darah mulai turun, maka glikogen hati dipecah kembali menjadi glukosa, yang dilepaskan kembali ke darah untuk menjaga konsentrasi glukosa darah agar tidak turun terlalu rendah. Mekanisme insulin menyebabkan ambilan dan penyimpanan glukosa di dalam hati meliputi beberapa langkah yang hampir serentak: 1. Insulin menghambat fosforilase, enzim yang menyebabkan glikogen hati dipecah menjadi glukosa 2. insulin meningkatkan ambilan glukosa dari darah oleh sel-sel hati. Ini terjadi dengan meningkatkan aktivitas enzim glukokinase, yaitu enzim yang menyebabkan fosforilasi awal glukosa setelah glukosa berdifusi ke dalam sel-sel hati. Sekali terfosforilasi, glukosa tertangkap di dalam sel-sel hati karena glukosa yang telah terfosforilasi tidak dapat berdifusi kembali melalui membrane sel. 3. Insulin juga meningkatkan aktivitas enzim yang meningkatkan sintesis glikogen Efek dari kerja diatas adalah meningkatkan jumlah glikogen di dalam hati. Glikogen dapat meningkat sekitar 5-6% dari massa hati, yang hampir sama dengan penyimpanan 100g glikogen. Pelepasan glikogen dari hati diantara waktu makan
9
Setelah makan berlalu dan kadar glukosa mulai turun sampai kadar rendah, sekarang terjadi beberapa kejadian yang menyebabkan hati melepaskan glukosa kembali ke dalam darah yang bersirkulasi. 1. Penurunan glukosa darah menyebabkan pancreas menurun sekresi insulinnya 2. kemudian kurangnya insulin membalikan semua efek yang telah dijelaskan sebelumnnya untuk penyimpanan glikogen 3. kurangnya insulin juga mengaktivasi enzim fosforilase, yang menyebabkan pemecahan glikogen menjadi glukosa fosfat 4. Enzim glukosa fosfatase menyebabkan gugusan fosfat pecah dari glukosa dan ini memungkinkan glukosa bebas berdifusi kembali ke darah. Hati mengambil glukosa dari darah bila glukosa berlebihan setelah makan dan mengembalikannya ke dalam darah bila glukosa diperlukan diantara waktu makan. Efek insulin lainnya atas metabolisme karbohidrat di dalam hati Insulin juga meningkatkan konversi glukosa hati menjadi asam lemak dan asam lemak ini diangkut lagi ke dalam jaringan adipose serta disimpan sebagai lemak. Insulin juga menghambat glukoneogenesis. Ini terutama terjadi dengan menurunkan jumlah dan aktivitas enzim hati yang diperlukan untuk glukoneogenesis. B. Efek Insulin pada Metabolisme Lemak Efek Insulin dalam sintesis dan penyimpanan lemak Beberapa faktor yang menyebabkan peningkatan sintesis asam lemak di dalam hati meliputi: 1. Insulin meningkatkan transport glukosa ke dalam sel-sel hati. Kemudian glukosa dipecah menjadi piruvat di dalam jalur glikolisis dan kemudian piruvat dikonversi menjadi Asetil CoA (substrat untuk sintesis asam lemak) 2. Kelebihan ion sitrat dan isositrat terbentuk oleh siklus asam sitrat bila glukosa dalam jumlah berlebihan digunakan untuk energi. Kemudian ion ini mempunyai efek langsung dalam mengaktivasi asetil CoA karboksilase, enzim yang diperlukan untuk memulai stadium pertama sintesis asam lemak. 3. Kemudian asam lemak ditransport dari hepar ke sel-sel adipose, untuk disimpan. Efek insulin atas penyimpanan lemak di dalam sel-sel adipose 1. Insulin menghambat kerja lipase yang sensitive hormone. Karena lipase merupakan enzim yang menyebabkan hidrolisis trigliserida di dalam sel-sel lemak, sehingga pelepasan asam lemak ke dalam darah yang bersirkulasi dihambat. 2. Insulin meningkatkan transport ke dalam sel-sel lemak dalam jalan yang sama seperti meningkatkan transpor glukosa ke dalam sel-sel otot. Glukosa juga membentuk zat lain yang penting untuk penyimpanan lemak. Selama proses glikosis glukosa, sejumlah besar zat -gliserofosfat terbentuk. Zat ini memberikan gliserol yang terikat dengan asam 10
lemak untuk membentuk trigliserida, bentuk lemak yang disimpan di dalam sel-sel adipose. Peningkatan katabolisme lemak karena defisiensi insulin 1. Lipolisis lemak yang disimpan dan pelepasan asam lemak bebas selama defisiensi insulin Efek yang terpenting adalah bahwa enzim lipase yang sensitive hormone di dalam sel-sel lemakmenjadi sangat teraktivasi. Ini menyebabkan hidrolisis trigliserida yang disimpan, melepaskan sejumlah besar asam lemak dan gliserol ke dalam darah. Akibatnya, konsentrasi asam lemak bebas plasma meningkat dalam beberapa menit sampai beberapa jam. Kemudian asam lemak bebas ini menjadi substrat energi utama yang digunakan oleh semua jaringan tubuh di samping otak. 2. Defisiensi insulin meningkatkan konsentrasi fosfolipid dan kolesterol plasma Kelebihan asam lemak di plasma akibat defisiensi insulin juga memacu pengubahan sejumlah asam lemak menjadi fosfolipid dan kolesterol di hati, yang merupakan dua zat utama yang dihasilkan dari metabolisme lemak. Kedua zat ini bersama dengan beberapa trigliserida yang terbentuk di dalam hati, kemudian dikeluarkan ke dalam darah di dalam lipoprotein. Konsentrasi lipid yang tinggi, terutama konsentrasi kolesterol yang tinggi, menyebabkan cepatnya timbul aterosklerosis pada pasien dengan diabetes yang serius. 3. Pemakaian lemak yang berlebihan selama tidak ada insulin menyebabkan ketosis dan asidosis Defisiensi insulin juga menyebabkan kelebihan pembentukan asam asetoasetat di dalam sel hati. Ini akibat cepatnya pemecahan asam lemak di dalam hati untuk membentuk asetil CoA dalam jumlah yang sangat banyak. Sebagian asetil CoA ini dapat digunakan untuk energi tetapi kelebihannya dikondensasi menjadi asam asetoasetat, yang sebaliknya akan dilepaskan ke dalam darah. Sejumlah asam asetoasetat juga dikonversi menjadi asam hidroksibutirat dan aseton. Kedua zat ini bersama dengan asma asetoasetat dinamai badan keton dan adanya dalam jumlah besar pada cairan tubuh dinamai ketosis. C. Efek Insulin pada Metabolisme Protein dan Pertumbuhan Insulin meningkatkan sintesis dan penyimpanan protein 1. Insulin merangsang pengangkutan sejumlah besar asam amino ke dalam sel Diantara asam amino yang banyak diangkut adalah valin, leusin, isoleusin, tirosin, dan fenilalanin. Insulin bersama-sama dengan hormone pertumbuhan mempunyai kemampuan untuk meningkatkan ambilan asam amino ke dalam sel.
2. Insulin meningkatkan translasi RNA messenger Dengan cara yang belum dpat dijelaskan, insulin dapat menyalakan mesin ribosom. Tanpa insulin, ribosom benar-benar berhenti bekerja. 11
3. Insulin meningkatkan kecepatan transkripsi rangkaian genetic DNA yang terpilih Hal ini menyebabkan peningkatan jumlah RNA dan beberapa sintesis protein, terutama mengaktifkan sejumlah besar enzim untuk penyimpanan karbohidrat, lemak, dan protein. 4. Insulin menghambat proses katabolisme protein Hal ini akan mengurangi kecepatan pelepasan asam amino dari sel, khususnya dari sel-sel otot 5. Di dalam hati, insulin menekan kecepatan glukoneogenesis Hal ini dilakukan dengan cara mengurangi aktivitas enzim yang memacu glukoneogenesis. Karena zat terbanyak yang digunakan untuk sintesis glukosa dengan proses glukoneogenesis adalah asam amino plasma, maka supresi glukoneogenesis ini menghemat asam amino dari cadangan protein tubuh. Tidak adanya insulin menyebabkan berkurangnya protein dan peningkatan asam amino plasma Bila tidak ada insulin, hampir seluruh proses penyimpanan protein menjadi terhenti sama sekali. Proses katabolisme protein akan meningkat, sintesis protein berhenti, dan sejumlah besar asam amino dibuang ke dalam plasma. Konsentrasi asam amino dalam plasma sangat meningkat, dan sebagian besar kelebihan asam amino akan langsung dipergunakan sebagai sumber enrgi atau menjadi substrat dalam proses glukoneogenesis. Pemecahan asam amino ini juga meningkatkan ekskresi ureum dalam urin. Insulin dan hormone pertumbuhan berinteraksi secara sinergis untuk memacu pertumbuhan 2.3 Mekanisme Sekresi Insulin
12
Sel-sel beta pankreas mempunyai sejumlah besar pengangkut glukosa (GLUT-2) yang memungkinkan terjadinya ambilan glukosa dengan kecepatan yang sebanding dengan nilai kisaran fisiologis konsentrasi glukosa dalam darah. Begitu berada di dalam sel, glukosa akan terfosforilasi menjadi glukosa-6-fosfat oleh glukokinase. Langkah ini menjadi penentu kecepatan metabolisme glukosa di sel beta dan dianggap sebagai mekanisme utama untuk mendeteksi glukosa dna menyesuaikan jumlah insulin yang disekresikan dengan kadar glukosa darah. Glukosa-6fosfatase selanjutnya dioksidasi untuk membentuk adenosine trifosfat (ATP) yang menghambat kanal kalium yang peka-ATP di sel. Penutupan kanal kalium akan mendepolarisasikan membrane sel sehingga akan membuka kanal natrium bergerbang voltase, yang sensitive terhadap perubahan voltase membrane. Keadaan ini akan menimbulkan aliran masuk kalsium yang merangsang penggabungan vesikel yang berisi insulin dengan membrane sel dan sekresi insulin ke dalam cairan ekstrasel melalui eksositosis. 3. Memahami dan Menjelaskan Tentang Diabetes Melitus 3.1 Definisi dieabetes mellitus Menurut American Diabetes Association (ADA) tahun 2010, Diabetes mellitus merupakan suatu kelompok penyakit metabolic dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin,kerja insulin,atau kedua-duanya. 3.2 Klasifikasi diabetes melitus 1. Diabetes Melitus Type I (Dekstruksi sel beta, umumnya menjurus ke defisiensi insulin absolut). o Proses imunologik o Idiopatik 2. Diabetes Melitus Type II (bervariasi mulai yang predominan resistensi insulin disertai defisiensi insulin relatif sampai yang predominan gangguan sekresi insulin bersama resistensi insulin. 3. Diabetes melitus type lain a) o o o o o Defek genetik fungsi sel beta Kromosom 12 , HNF-1 (dahulu MODY 3) Kromosom 7, glukokinase (dahulu MODY 2) Kromosom 20, HNF-4 (dahulu MODY 1) Kromosom 13, insulin promoter factor-1 (IPF-1, dahulu MODY 4) Kromosom 17, HNF-1 (dahulu MODY 5) 13
o Kromosom 2, Neuro D1 (dahulu MODY 6) o DNA mitochondria o Lainnya b) Defek genetik kerja insulin : Resistensi type A, leprechaunisme, syndrom Rabson Mendenhall, diabetes lipoatrofik, lainnya. c) Penyakit Eksokrin Pankreas : Pankreatitis, trauma/pankreaktomi, neoplasma, fibrosis kistik, hemokromatosis, pankreotopati fibrokalkulus, lainnya. d) Endokrinopati: Akromegali, Syndroma cushing, feokromasitoma, hypertiroidisme, somatostatinoma, aldosteronoma, lainnya. e) Karena obat/lainnya: vacor, pentamidin, asam nikotinat, glukokortikoid, hormon tyroid, daizoxid, agonis adrenergik, tiazid, dilantin, interferon alfa, lainnya. f) Infeksi : rubella congenital, CMV, lainnya. g) Imunologi (jarang): syndom stiff man, antibodi antireseptor insulin, lainnya. h) Syndrom genetik lain : sydrome down, klinefelter syndrom, syndrom turner, syndrom walframs ataksia Friedreichs, chorea huntington, syndrome Laurence-Moon-Biedl, distrifi miotonik, porfiria, syndrom prader willi, lainnya. 4. Memahami dan Menjelaskan Tentang Diabetes Melitus Tipe II 4.1 Definisi dan Etiologi Definisi Diabetes tipe II adalah Diabetes melitus tidak tergantung insulin (Non Insulin Dependent Diabetes Mellitus [NIDDM]), terjadi akibat penurunan sensitivitas terhadap insulin (resistensi insulin) atau akibat penurunan jumlah produksi insulin. Etiologi Non Insulin Dependent Diabetes Mellitus (NIDDM) atau Diabetes Melitus Tidak Tergantung Insulin (DMTTI) disebabkan karena kegagalan relatif sel ? dan resistensi insulin. Resistensi insulin adalah turunnya kemampuan insulin untuk merangsang pengambilan glukosa oleh jaringan perifer dan untuk menghambat produksi glukosa oleh hati. Sel ? tidak mampu mengimbangi resistensi insulin ini sepenuhnya, artinya terjadi defisiensi relatif insulin. Ketidakmampuan ini terlihat dari berkurangnya sekresi insulin pada rangsangan glukosa, namun pada rangsangan glukosa bersama bahan perangsang sekresi insulin lain. Berarti sel ? pankreas mengalami desensitisasi terhadap glukosa 4.2 Epidemiologi Pada tahun 2000 menurut WHO diperkirakan sedikitnya 171 juta orang di seluruh dunia menderita Diabetes Mellitus, atau sekitar 2,8% dari total populasi. Insidensnya terus meningkat dengan cepat, dan diperkirakan pada tahun 2030, angka ini akan bertambah menjadi 366 juta 14
atau sekitar 4,4% dari populasi dunia. DM terdapat di seluruh dunia, namun lebih sering (terutama tipe 2) terjadi di negara berkembang. Peningkatan prevalens terbesar terjadi di Asia dan Afrika, sebagai akibat dari tren urbanisasi dan perubahan gaya hidup, seperti pola makan Western-style yang tidak sehat. Di Indonesia sendiri, berdasarkan hasil Riset Kesehatan Dasar (Riskesdas) tahun 2007, dari 24417 responden berusia >15 tahun, 10,2% mengalami Toleransi Glukosa Terganggu (kadar glukosa 140-200 mg/dl setelah puasa selama 14 jam dan diberi glukosa oral 75 gram). Sebanyak 1,5% mengalami Diabetes Melitus yang terdiagnosis dan 4,2% mengalami Diabetes Melitus yang tidak terdiagnosis. Baik DM maupun TGT lebih banyak ditemukan pada wanita dibandingkan pria, dan lebih sering pada golongan dengan tingkat pendidikan dan status sosial rendah. Daerah dengan angka penderita DM paling tinggi yaitu Kalimantan Barat dan Maluku Utara yaitu 11,1 %, sedangkan kelompok usia penderita DM terbanyak adalah 55-64 tahun yaitu 13,5%. Beberapa hal yang dihubungkan dengan risiko terkena DM adalah obesitas (sentral), hipertensi, kurangnya aktivitas fisik dan konsumsi sayurbuah kurang dari 5 porsi perhari. 4.3 Patofisiologi dan Patogenesis Patofisiologi diabetes melitus II Diabetes Melitus Sebagian besar gambaran patologik dari DM dapat dihubungkan dengan salah satu efek utama akibat kurangnya insulin berikut: 1. Berkurangnya pemakaian glukosa oleh sel sel tubuh yang mengakibatkan naiknya konsentrasi glukosa darah setinggi 300 1200 mg/dl. 2. Peningkatan mobilisasi lemak dari daerah penyimpanan lemak yang menyebabkan terjadinya metabolisme lemak yang abnormal disertai dengan endapan kolestrol pada dinding pembuluh darah. 3. Berkurangnya protein dalam jaringan tubuh. Pasien pasien yang mengalami defisiensi insulin tidak dapat mempertahankan kadar glukosa plasma puasa yang normal atau toleransi sesudah makan. Pada hiperglikemia yng parah yang melebihi ambang ginjal normal ( konsentrasi glukosa darah sebesar 160 180 mg/100 ml ), akan timbul glikosuria karena tubulus tubulus renalis tidak dapat menyerap kembali semua glukosa. Glukosuria ini akan mengakibatkan diuresis osmotik yang menyebabkan poliuri disertai kehilangan sodium, klorida, potasium, dan pospat. Adanya poliuri menyebabkan dehidrasi dan timbul polidipsi. Akibat glukosa yang keluar bersama urine maka pasien akan mengalami keseimbangan protein negatif dan berat badan menurun serta cenderung terjadi polifagi. Akibat yang lain adalah astenia atau kekurangan energi sehingga pasien menjadi cepat telah dan mengantuk yang disebabkan oleh berkurangnya atau hilangnya protein tubuh dan juga berkurangnya penggunaan karbohidrat untuk energi. Hiperglikemia yang lama akan menyebabkan arterosklerosis, penebalan membran basalis dan perubahan pada saraf perifer. Ini akan memudahkan terjadinya gangren. 15
Patogenesis DM tipe II Pada diabetes tipe II terdapat dua masalah utama yaitu yang berhubungan dengan insulin, yaitu : resistensi insulin dan gangguan sekresi insulin. Normalnya insulin akan terikat dengan reseptor khusus pada permukaan sel sebagai akibat terikatnya insulin dengan reseptor tersebut, terjadi sel resistensi insulin pada diabetes tipe II disertai dengan penurunan reaksi intra sel ini. Dengan demikian insuliin menjadi tidak efektif untuk menstimulasi pengambilan glukosa oleh jaringan.Untuk mengatasi resistensi insulin dan mencegah terbentuknya glukosa dalam darah, harus terdapat peningkatan jumlah insulin yang disekresikan pada penderita toleransi glukosa terganggu, keadaan ini ter-jadi akibat sekresi insulin yang berlebihan, dan kadar glukosa akan dipertahankan pada tingkat yang normal atau sedikit meningkat. Namun untuk mengimbangi peningkatan kebutuhan akan insulin, maka kadar glukosa akan meningkat dan terjadi diabetes tipe II. Pada DM tipe II, kelainan terletak di beberapa tempat : Sekresi insulin oleh pankreas mungkin cukup, tetapi terdapat keterlambatan, sehingga glukosa sudah diabsorpsi masuk darah tapi insulin belum memadai, Jumlah reseptor di jaringan perifer kurang (antara 20.000 30.000); pada obesitas bahkan hanya sekitar 20.000,Jumlah reseptor cukup, tetapi kualitas reseptor jelek, sehingga insulin tidak efektif, Terdapat kelainan di pasca reseptor, sehingga proses glikolisis intra seluler terganggu,Adanya kelainan campuran di antara no 1,2,3 dan 4. Pada DM Tipe 2 jumlah insulin normal, malah mungkin lebih banyak tetapi reseptor insulin yang terdapat pada permukaan sel kurang. Reseptor insulin ini diibaratkan sebagai lubang kunci pintu masuk ke dalam sel. Pada keadaan tadi jumlah lubang kuncinya yang kurang, hingga meskipun anak kuncinya (insulin) banyak, tetapi karena lubang kuncinya (reseptor) kurang, maka glukosa yang masuk sel akan sedikit, sehingga sel akan kekurangan glukosa dan glukosa di dalam darah akan meningkat. Dengan demikian keadaan ini sama dengan pada DM Tipe 1. Perbedaanya adalah DM Tipe 2 disamping kadar glukosa tinggi,juga kadar insulin tinggi atau normal. Keadaan ini disebut resistensi insulin. Faktor-faktor yang banyak berperan sebagai penyebab resistensi insulin: 1. Obesitas terutama yang bersifat sentral (bentuk apel) 2. Diet tinggi lemak dan rendah karbohidrat 3. Kurang gerak badan 4. Faktor keturunan (herediter) 16
Pasien Diabetes Mellitus tipe 2 mempunyai dua efek fisiologis. Sekresi insulin abnormal dan resistensi terhadap kerja insulin pada jaringan sasaran. Ada tiga fase normalitas. Pertama glukosa plasma tetap normal meskipun terlihat resistensi urin karena kadar insulin meningkat. Kedua, resistensi insulin cenderung menurun sehingga meskipun konsentrasi insulin meningkat, tampak intoleransi glukosa bentuk hiperglikemia. Pada diabetes mellitus tipe 2, jumlah insulin normal, malah mungkin banyak, tetapi jumlah reseptor pada permukaan sel yang kurang. Dengan demikian, pada DM tipe 2 selain kadar glukosa yang tinggi, terdapat kadar insulin yang tinggi atau normal. Keadaan ini disebut sebagai resistensi insulin. Penyebab resistensi insulin sebenarnya tidak begitu jelas, tetapi faktor berikut ini turut berperan : Baik pada DM tipe 1 atau 2, jika kadar glukosa dalam darah melebihi ambang batas ginjal, maka glukosa itu akan keluar melalui urine. 4.4 Manifestasi klinis Manifestasi Klinik DM: o o o o o o o o o o Poliuria Polidipsia Polifagia Penurunan berat badan Lemah Kesemutan Gatal Mata kabur Disfungsi ereksi pada pria Pruritus vulvae pada wanita. 4.5 Pemeriksaan , Diagnosis dan Diagnosis banding Menjelaskan pemeriksaan dan diagnosis diabetes melitus Diagnosis DM didasarkan atas pemeriksaan kadar glikosa darah dan tidak dapat ditegakkan hanya atas glukosura saja. Dalam menentukan diagnosis DM harus diperhatikan asal bahan darah yang diambil dan cara pemeriksaan yang dipakai. Untuk diagnosis DM, pemeriksaan yang dianjurkan adalah pemeriksaan glukosa dengan enzimatik dengan bahan darah plasma vena. Untuk memastikan diagnosis DM, pemeriksaan glukosa dilakukan di laboratorium klinik terpecaya. Walaupun demikian sesuai kondisi stempat dapat juga dipakai bahan darah utuh (whole blood), vena ataupun kapiler dengan memperhatikan angka-angka kriteria diagnostik yang berbeda sesuai pembakuan oleh WHO. Untuk pemantauan hasil pengobatan dapat diperika glukosa darah kapiler.
17
Pemeriksaan Penyaring Ada perbedaan antara uji diagnostik DM dan pemeriksaan penyaring. Uji diagnostik DM dilakukan pada pasien yang menunjukkan gejal/tanda DM, sedangkan pemeriksaan penyaring bertujuan untuk mengidentifikasi mereka yang tidak bergejala, yang punya resiko DM. Serangkaian uji diagnostik akan dilakukan kemudian pada mereka yang hasil pemeriksaan penyaringnya positif, untuk memastikan diagnosis definitif.Pemeriksaan penyaring dikerjakan pada kelompok dengan salah satu resiko DM sebagai berikut: a) Usia >45 tahun. b) Berat badan lebih : BBR> 110% BB idaman atau IMT > 23 kg/m2. c) Hipertensi ( 140/90 mmHg). d) Riwayat DM da;am garis ketunan. e) Riwayat abortus berulang, melahirkan bayi cacat atau BB lahir bayi >4000 gram. f) Kolestrol HDL 35 mg/dl dan atau triglisera 250 mg/dl. Catatan: Untuk kelompok resiko tinggi hasil pemeriksaan penyaringnya negatif, pemeriksaan penyaaring ulangan dilakukan tiap tahun; sedangkan bagi mereka yang berusia >45 tahun tanpa faktor resiko, pemeriksaan penyaringnya dapat dilakukan setiap 3 tahun. Pemeriksaan penyaring yang khusus ditujukan untuk DM pada penduduk umumnya (mass screening) tidak dianjurkan karena disamping biaya yang mahal, rencana tindak lanjut bagi mereka yang positif belum ada. Bagi mereka yang mendapat kesempatan untuk pemeriksaan penyaring bersama penyakit lain (genral check up) adanya pemeriksaan penyaring untuk DM dalam rangkaian pemeriksaan tersebut sangat dianjurkan. Pemeriksaan penyaring berguna untuk menjaring pasien DM, TGT, dan GDPT, sehingga dapat ditentukan langkah yang tepat untuk mereka. Pasien dengan TGT dan GDPT merupakan tahapan sementara menuju DM. Setelah 5-10 tahunkemudian 1/3 kelompok TGT akan berkembang menjadi DM, 1/3 tetap TGT dan 1/3 lainnya akan tetap normal. Adanya TGT sering berkaitan dengan insulin. Pada kelompok TGT ini resiko terjadinya aterosklerosis lebih tinggi dibanding kelompok normal. TGT sering berkaitan dengan penyakit kardiovaskular, hipertensi, dan dislipidemia. Peran aktif pada pengelola kesehatan sangat diperlukan agar deteksi DM dapat ditegakkan sedini mungkin dan pencegahan primer dan sekunder dapat segera diterapkan. Pemeriksaan penyaring dapat dilakukan melalui pemeriksaan kadar glukosa darah sewaktu atau kadar glukosa darah puasa, kemudian dapat diikuti dengan tes toleransi glukosa oral (TTGO) standar. Kadar glukosa darah sewaktu dan puasa sebagai patokan penyaring dan diagnosis DM (mg/dl) Kadar glukosa sewaktu Kadar glukosa puasa darah Plasma vena Darah kapiler darah Plasma vena Darah kapiler Bukan DM