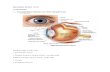
Harvien Bhayangkara 1102013124 1 1. Memahami dan Menjelaskan Anatomi Gaster 1.1. Makroskopik Gaster (lambung) merupakan bagian saluran pencernaan yang melebar dan mempunyai tiga fungsi: (a) menyimpan makanan—pada orang dewasa, gaster mempunyai kapasitas sekitar 1500 ml; (b) mencampur makanan dengan getah lambung untuk membentuk kimus yang setengah cair; dan (c) mengatur kecepatan pengiriman kimus ke usus halus sehingga pencernaan dan absorbsi yang efisien dapat berlangsung. Gaster terletak di bagian atas abdomen, terbentang dari permukaan bawah arcus costalis sinistra sampai regio epigastrica dan umbilicalis. Sebagian besar gaster terletak di bawah costae bagian bawah. Secara kasar, gaster berbentuk huruf J dan mempunyai dua lubang, ostium cardiacum dan ostium pyloricum; dua curvatura, curvatura major dan curvatura minor; dan dua dinding, paries anterior dan paries posterior. Gaster relatif terfiksasi pada kedua ujungnya, tetapi di antara ujung-ujung tersebut gaster sangat mudah bergerak. Gaster cenderung terletak tinggi dan transversal pada orang pendek dan gemuk (gaster steer-horn) dan memanjang vertikal pada orang yang tinggi dan kurus (gaster berbentuk huruf J). Bentuk gaster sangat berbeda-beda pada orang yang sama dan tergantung pada isi, posisi tubuh, dan fase pernafasan. ▲ Gambar 1-1. Anatomi makroskopis lambung/gaster

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript
-
Harvien Bhayangkara 1102013124
1
1. Memahami dan Menjelaskan Anatomi Gaster
1.1. Makroskopik
Gaster (lambung) merupakan bagian saluran pencernaan yang melebar dan
mempunyai tiga fungsi: (a) menyimpan makananpada orang dewasa, gaster
mempunyai kapasitas sekitar 1500 ml; (b) mencampur makanan dengan getah
lambung untuk membentuk kimus yang setengah cair; dan (c) mengatur
kecepatan pengiriman kimus ke usus halus sehingga pencernaan dan absorbsi
yang efisien dapat berlangsung.
Gaster terletak di bagian atas abdomen, terbentang dari permukaan bawah
arcus costalis sinistra sampai regio epigastrica dan umbilicalis. Sebagian besar
gaster terletak di bawah costae bagian bawah. Secara kasar, gaster berbentuk
huruf J dan mempunyai dua lubang, ostium cardiacum dan ostium pyloricum;
dua curvatura, curvatura major dan curvatura minor; dan dua dinding, paries
anterior dan paries posterior.
Gaster relatif terfiksasi pada kedua ujungnya, tetapi di antara ujung-ujung
tersebut gaster sangat mudah bergerak. Gaster cenderung terletak tinggi dan
transversal pada orang pendek dan gemuk (gaster steer-horn) dan memanjang
vertikal pada orang yang tinggi dan kurus (gaster berbentuk huruf J). Bentuk
gaster sangat berbeda-beda pada orang yang sama dan tergantung pada isi,
posisi tubuh, dan fase pernafasan.
Gambar 1-1. Anatomi makroskopis lambung/gaster
-
Harvien Bhayangkara 1102013124
2
Gaster dibagi menjadi bagian-bagian berikut:
Fundus gastricum berbentuk kubah, menonjol ke atas dan terletak di sebelah
kiri ostium cardiacum. Biasanya fundus berisi penuh udara.
Corpus gastricum terbentak dari ostium cardiacum sampai incisura
angularis, suatu lekukan yang ada pada bagian bawah curvatura minor.
Anthrum pyloricum terbentang dari incisura angularis sampai pylorus.
Pylorus merupakan bagian gaster yang berbentuk tubular. Dinding otot
pylorus yang tebal membentuk musculus sphincter pyloricus. Rongga
pylorus dinamakan canalis pyloricus.
a. Pendarahan gaster
Arteriae berasal dari cabang truncus coeliacus.
- Arteria gastrica sinistra berasal dari truncus coeliacus. Arteri ini
berjalan ke atas dan kiri untuk mencapai oesophagus dan kemudian
berjalan turun sepanjang curvatura minor gaster. Arteria gastrica sinistra
mendarahi 1/3 bawah oesophagus dan bagian atas kanan gaster.
- Arteria gastrica dextra berasal dari arteria hepatica communis pada
pinggir atas pylorus dan berjalan ke kiri sepanjang curvatura minor.
Arteria ini mendarahi bagian kanan bawah gaster.
- Arteriae gastricae breves berasal dari arteria lienalis pada hilum
lienale dan berjalan ke depan di dalam ligamentum gastrosplenicum
untuk mendarahi fundus.
- Arteria gastroomentalis sinistra berasal dari arteria splenica pada
hilum lienale dan berjalan ke depan di dalam ligamentum gastrolienale
untuk mendarahi gaster sepanjang bagian atas curvatura major.
- Arteria gastroomentalis dextra berasal dari arteria gastroduodenalis
yang merupakan cabang arteria hepatica communis. Arteria ini
berjalan ke kiri dan mendarahi gaster sepanjang bawah curvatura major.
-
Harvien Bhayangkara 1102013124
3
Venae. Vena-vena ini mengalirkan darah ke dalam sirkulasi portal. Vena
gastrica sinistra dan dextra bermuara langsung ke vena porta hepatis.
Venae gastricae breves dan vena gastroomentalis sinistra bermuara ke
dalam vena lienalis. Vena gastroomentalis dextra bermuara ke dalam
vena mesentrica superior.
b. Persarafan gaster
Persarafan ini termasuk serabut-serabut simpatis yang berasal dari plexus
coeliacus dan serabut-serabut parasimpatis dari nervus vagus dextra dan
sinistra.
Truncus vagalis anterior yang dibentuk di dalam thorax, terutama
berasal dari nervus vagus sinistra, memasuki abdomen pada permukaan
anterior oesophagus. Truncus, yang mungkin tunggal atau multipel, kemudian
terbagi menjadi cabang-cabang yang menyarafi permukaan anterior gaster.
Sebuah cabang hepaticus yang besar berjalan ke atas menuju hepar, dan di
sini membentuk ramus pyloricus yang berjalan turun ke pylorus.
Truncus vagalis posterior, yang dibentuk di dalam thorax, terutama
berasal dari nervus vagus dextra, memasuki abdomen pada permukaan
posterior oesophagus. Selanjutnya truncus membentuk cabang-cabang yang
menyarafi permukaan posterior gaster. Suatu cabang yang besar berjalan
menuju plexus coeliacus dan plexus mesentricus superior dan kemudian
didistribusikan ke usus sampai flexura coli sinistra dan ke pancreas.
Persarafan simpatis gaster membawa serabut-serabut rasa nyeri,
sedangkan serabut parasimpatis nervus vagus membawa secretomotoris
untuk glandulae gastricae dan serabut motoris untuk tunica muscularis gaster.
Musculus sphincter pyloricus menerima serabut motoris dari sistem simpatis
dan serabut inhibitor dari nervus vagus.
-
Harvien Bhayangkara 1102013124
4
1.2. Mikroskopik
Lambung terdiri atas empat lapisan :
1. Lapisan serosa
Lapisan peritoneal luar atau lapisan serosa yang merupakan bagian dari peritoneum
viseralis. Dua lapisan peritoneum visceral menyatu pada kurvatura minor lambung dan
duodenum, memanjang kearah hati membentuk omentum minus. Lipatan peritoneum
yang kelaur dari organ satu menuju organ lain disebut ligamentum. Pada kurvatura
mayor peritoneum terus kebawah membentuk omentum mayus.
2. Muscularis
Lapisan berotot yang terdiri atas tiga lapis:
serabut longitudinal, yang tidak dalam dan bersambung dengan otot esofagus,
serabut sirkuler yang paling tebal dan terletak di pilorus serta membentuk otot
sfingter; dan berada di bawah lapisan pertama, dan
Gaster
Mucosa
Submucosa
Muscularis
Serosa
Foveola gastrica(gastric pit)
-
Harvien Bhayangkara 1102013124
5
serabut oblik yang terutama dijumpai pada fundus lambung dan berjalan dari
orifisium kardiak, kemudian membelok ke bawah melalui kurvatura minor
(lengkung kecil).
3. Submukosa
Lapisan submukosa terdiri atas jaringan areolar berisi pembuluh darah dan saluran limfe.
Lapisan mukosa yang terletak di sebelah dalam, tebal, dan terdiri atas banyak kerutan
atau rugue, yang hilang bila organ itu mengembang karena berisi makanan.
4. Mukosa
Membran mukosa dilapisi epitelium silindris dan berisi banyak saluran limfe. Semua sel-
sel itu mengeluarkan sekret mukus. Permukaan mukosa ini dilintasi saluran-saluran kecil
dari kelenjar-kelenjar lambung. Semua ini berjalan dari kelenjar lambung tubuler yang
bercabang-cabang dan lubang-lubang salurannya dilapisi oleh epithelium
silinder. Epithelium bagian dari kelejar yang mengeluarkan sekret berubah-ubah dan
berbeda-beda di beberapa daerah lambung. Setiap kelenjar terdiri dari 4 tipe sel
sekretori, yaitu :
a. Sel zimogen (Chief cell)
Sel ini terletak di dasar kelenjar lambung, dan menunjukkan ciri-ciri sel yang
mensekresi protein (zimogen). Sel zimogen mengeluarkan pepsinogen, yang dalam
suasana asam di lambung akan diubah menjadi pepsin aktif dan berfungsi
menghidrolisis protein menjadi peptida yang lebih kecil.
b. Sel parietal (oksintik)
Sel ini tersebar satu-satu dalam kelompokan kecil di antara jenis sel lainnya, mulai dari
ismus sampai ke dasar kelenjar lambung, tetapi paling banyak di daerah leher dan
ismus. Pada keadaan isitirahat, terdapat banyak gelembung tubulosa, dan kenalikuli
melebar dengan relatif sedikit mikrovili. Sewaktu mensekresi asam, mikrovili
bertambah banyak dan gelembung tubulosa berkurang, yang menunjukkan adanya
pertukaran membran di antara gelembung tubulosa di dalam sitoplasma dan mikrovili
pada permukaan, sekresi asam HCl terjadi pada permukaan membran yang luas ini.
-
Harvien Bhayangkara 1102013124
6
Sel ini juga mensekresikan faktor intrinsik, suatu glikoprotein yang terikat dengan
vitamin B12 dan membantu absorbsi vitamin ini di usus halus. Vitamin B12 diperlukan
untuk pembentukan sel darah merah. Kekurangan vitamin B12 akibat kurangnya faktor
ini dapat menyebabkan anemia pernisiosa.
c. Sel mukus leher
Sel ini terletak di daerah leher kelenjar lambung, dalam kelompok kecil atau satu-satu.
Bentuknya cenderung tidak teratur, seakan-akan terdesak oleh sel-sel disekitarnya
(terutama sel parietal). Sel ini memiliki mikrovili apikal yang gemuk dan pendek berisi
filamen halus yang tampak kabur. Sel ini menghasilkan mukus asam, berbeda dengan
mukus netral yang dibentuk oleh sel mukus permukaan.
d. Sel enteroendokrin
Beberapa jenis sel enteroendokrin ditemukan di dalam kelenjar lambung. Sel-sel ini
berjumlah banyak, terutama di daerah antrum pylorik, dan umumnya ditemukan pada
dasar kelenjar. Sel-sel enteroendokrin serupa dengan sel endokrin yang mensekresi
peptida. Sel ini juga ditemukan di dalam epitel usus halus dan besar, kelenjar
oesophagus bagian bawah (cardia), dan dalam jumlah terbatas pada ductus utama
hati dan pankreas. Sel enteroendokrin menghasilkan beberapa hormon peptida murni
(sekretin, gastrin, kolesitokinin); semuanya melalui peredaran darah untuk mencapai
organ sasaran pankreas, lambung, dan kandung empedu. Walaupun sistem saraf
mengendalikan aktivitas sekretoris dan gerakan otot dalam saluran cerna, terdapat
interaksi yang rumit dengan kebanyakan hormon yang dihasilkan oleh sel
enteroendokrin ini.
(C. Roland Leeson, 1996)
2. Memahami dan Menjelaskan Fisiologi Gaster
2.1. Fungsi
Penyimpan makanan. Kapasitas lambung normal memungkinkan adanya
interval yang panjang antara saat makan dan kemampuan menyimpan
makanan dalam jumlah besar sampai makanan ini dapat terakomodasi di
bagian bawah saluran cerna.
-
Harvien Bhayangkara 1102013124
7
Produksi kimus. Aktivitas lambung mengakibatkan terbentuknya kimus
(massa homogen setengah cair berkadar asam tinggi yang berasal dari
bolus) dan mendorongnya ke dalam duodenum.
Digesti protein. Lambung mulai digesti protein melalui sekresi tripsin dan
asam klorida.
Produksi mukus. Mukus yang dihasilkan dari kelenjar membentuk barrier
setebal 1 mm untuk melindungi lambung terhadap aksi pencernaan dan
sekresinya sendiri.
Produksi faktor intrinsik.
Faktor intrinsik adalah glikoprotein yang disekresi sel parietal. Vitamin B12,
didapat dari makanan yang dicerna di lambung, terikat pada faktor intrinsik.
Kompleks faktor intrinsik vitamin B12 dibawa ke ileum usus halus, tempat
vitamin B12 diabsorbsi.
Absorbsi. Absorbsi nutrien yang berlangsung dalam lambung hanya
sedikit. Beberapa obat larut lemak (aspirin) dan alkohol diabsorbsi pada
dinding lambung. Zat terlarut dalam air terabsorbsi dalam jumlah yang tidak
jelas.
2.2. Enzimatik/Kimiawi
Prinsip dari aktivitas di perut adalah memulai pencernaan protein. Bagi orang
dewasa, pencernaan terutama dilakukan melalui enzim pepsin. Pepsin memecah
ikatan peptide antara asam amino yang membentuk protein. Rantai protein yang
terdiri dari asam amino dipecah menjadi fragmen yang lebih kecil yang disebut
peptide. Pepsin paling efektif di lingkungan yang sangat asam di perut (pH=2)
dan menjadi inaktif di lingkungan yang basa. Pepsin disekresikan menjadi bentuk
inaktif yang disebut pepsinogen, sehingga tidak dapat mencerna protein di sel-
sel zymogenic yang memproduksinya. Pepsinogen tidak akan diubah menjadi
pepsin aktif sampai ia melakukan kontak dengan asam hidroklorik yang
disekresikan oleh sel parietal. Kedua, sel-sel lambung dilindungi oleh mukus
-
Harvien Bhayangkara 1102013124
8
basa, khususnya setelah pepsin diaktivasi. Mukus menutupi mukosa untuk
membentuk hambatan antara mukus dengan getah lambung.
Enzim lain dari lambung adalah lipase lambung. Lipase lambung memecah
trigliserida rantai pendek menjadi molekul lemak yang ditemukan dalam susu.
Enzim ini beroperasi dengan baik pada pH 5-6 dan memiliki peranan terbatas
pada lambung orang dewasa. Orang dewasa sangat bergantung pada enzim
yang disekresikan oleh pankreas (lipase pankreas) ke dalam usus halus untuk
mencerna lemak. Lambung juga mensekresikan renin yang penting dalam
mencerna susu. Renin dan Ca bereaksi pada susu untuk memproduksi curd.
Penggumpalan mencegah terlalu seringnya lewatnya susu dari lambung menuju
ke duodenum (bagian pertama dari usus halus). Rennin tidak terdapat pada
sekresi lambung pada orang dewasa.
Enzim yang Berperan dalam Pencernaan di Lambung
a. Enzim pepsin: Mengubah protein menjadi pepton
Pepsin dihasilkan oleh Chief sel
Pembentukan pepsin dimulai oleh pepsinogen yang bersifat zimogen
kemudian diaktifkan oleh HCl dan menjadi pepsin (bentuk aktif
pepsinogen),pepsin merupakan autokatalisis (saat pepsin sudah
terbentuk,pepsin dapat mengaktifkan pepsinogen)
Pepsin merupakan enzim endoprotease karena menhidrolisis ikatan
peptida yang terletak di dalam struktur polipeptida utama.
Enzim ini spesifik untuk ikatan peptida yang dibenutk oleh :
As.amino aromatik (misal : tirosin)
As.amino dikarboksilat (misal : glutamat)
-
Harvien Bhayangkara 1102013124
9
b. Enzim rennin: Mengendapkan kasein dalam susu
Renin memiliki peran penting pada proses pencernaan bayi,sehingga
susu dapat dicegah agar tidak keluar secara cepat dari dalam lambung.
Kasein dipecah oleh Renin + Ca menjadi parakasein yang nantinya akan
diproses oleh pepsin
Renin tidak ada pada orang dewasa
c. Enzim lipase: Memecah lemak menjadi asam lemak
Panas lambung merupakan faktor penting untuk mencairkan massa lemak
yang berasal dari makanan.
Proses emulsifikasi terjadi dengan bantuan kontraksi peristaltik lambung
menyekresikan lipase lambung (lipase gastrik).Lipase lambung adalah
lipase praduodenal utama
d. HCl: Membunuh kuman dan mengasamkan makanan
Sekresi asam lambung
Kecepatan sekresi lambung dapat dipengaruhi oleh (1) faktor-faktor yang muncul
sebelum makanan mencapai lambung; (2) faktor-faktor yang timbul akibat
adanya makanan di dalam lambung; dan (3) faktor-faktor di duodenum setelah
makanan meninggalkan lambung. Dengan demikian, diaktifkan, pepsin secara
autokatalis mengaktifkan lebih banyak pepsinogen dan memulai pencernaan
protein. Sekresi pepsiongen dalam bentuk inaktif mencegah pencernaan protein
struktural sel tempat enzim tersebut dihasilkan. Pengaktifan pepsinogen tidak
terjadi sampai enzim tersebut menjadi lumen dan berkontak dengan HCl yang
disekresikan oleh sel lain di kantung-kantung lambung. Sekresi lambung dibagi
menjadi tiga fasefase sefalik, fase lambung, dan fase usus.
a) Fase sefalik terjadi sebelum makanan mencapai lambung. Masuknya
makanan ke dalam mulut atau tampilan, bau, atau pikiran tentang
makanan dapat merangsang sekresi lambung.
-
Harvien Bhayangkara 1102013124
10
b) Fase lambung terjadi saat makanan mencapai lambung dan berlangsung
selama makanan masih ada.
Peregangan dinding lambung merangsang reseptor saraf dalam
mukosa lambung dan memicu refleks lambung. Serabut aferen
menjalar ke medula melalui saraf vagus. Serabut eferen parasimpatis
menjalar dalam vagus menuju kelenjar lambung untuk menstimulasi
produksi HCl, enzim-enzim pencernaan, dan gastrin.
Fungsi gastrin:
- merangsang sekresi lambung,
- meningkatkan motilitas usus dan lambung,
- mengkonstriksi sphincter oesophagus bawah dan merelaksasi
sphincter pylorus,
- efek tambahan: stimulasi sekresi pancreas.
Pengaturan pelepasan gastrin dalam lambung terjadi melalui
penghambatan umpan balik yang didasarkan pada pH isi lambung.
- Jika makanan tidak ada di dalam lambung di antara jam makan, pH
lambung akan rendah dan sekresi lambung terbatas.
- Makanan yang masuk ke lambung memiliki efek pendaparan
(buffering) yang mengakibatkan peningkatan pH dan sekresi
lambung.
c) Fase usus terjadi setelah kimus meninggalkan lambung dan memasuki
usus halus yang kemudian memicu faktor saraf dan hormon.
Sekresi lambung distimulasi oleh sekresi gastrin duodenum sehingga
dapat berlangsung selama beberapa jam. Gastrin ini dihasilkan oleh
bagian atas duodenum dan dibawa dalam sirkulasi menuju lambung.
Sekresi lambung dihambat oleh hormon-hormon polipeptida yang
dihasilkan duodenum. Hormon ini dibawa sirkulasi menuju lambung,
disekresi sebagai respon terhadap asiditas lambung dengan pH di
bawah 2, dan jika ada makanan berlemak. Hormon-hormon ini meliputi
gastric inhibitory polipeptide (GIP), sekretin, kolesistokinin (CCK), dan
hormon pembersih enterogastron.
-
Harvien Bhayangkara 1102013124
11
Hormon Terkait Pencernaan
1. Gastrin
Gastirn diproduksi oleh sel yang disebut dengan sel G, di dinding lambung.Ketika
makanan memasuki lambung, sel G memicu pelepasan gastrin dalam darah.
Dengan meningkatnya gastrin dalam darah, maka lambung mengeluarkan asam
lambung yang membantu memecah dan mencerna makanan. Ketika asam
lambung yang diproduksi telah cukup untuk memecah makanan, kadar gastrin
dalam darah akan kembali menurun. Jadi, pengaruh hormon ini dalam adalah
mengatur pencernaan sebagai perangsang sekresi terus-menerus getah
lambung. Gastrin juga dapat mempunyai pengaruh dan peran pada pancreas,
hati, dan usus. Gastrin membantu pancreas memproduksi enzim untuk
pencernaan dan membantu hati menghasilkan empedu. Gastrin juga membantu
merangsang usus untuk membantu memindahkan makanan melalui saluran
pencernaan.
Tabel 2-1. Stimulasi Sekresi Lambung
-
Harvien Bhayangkara 1102013124
12
2. Enterogastron (sekretin)
Sekretin distimulus untuk produksi bubur makanan (chime) asam dalam
duodenum. Pengaruh hormon ini dalam proses pencernaan yaitu merangsang
pankreas untuk mengeluarkan bikarbonat, yang menetralkan bubur makanan
(chime) asam dalam duodenum.
3. Cholecystokinin (CCK)
Cholecystokinin (CCK) diproduksi di dinding duodenum. Hormon ini disekresi
oleh sel epitel mukosa dari duodenum. Cholecystokinin juga diproduksi oleh
neuron dalam sistem saraf enterik, dan secara luas dan berlimpah didistribusikan
di dalam otak. Distimulus untuk produksi asam amino atau asam lemak dalam
chime. Pengaruhnya untuk merangsang pancreas mengeluarkan enzim
pancreas ke dalam usus halus, merangsang kantung empedu untuk berkontraksi,
yang mengeluarkan empedu ke dalam usus halus.
4. Ghrelin
Ghrelin disintesis sebagai preprohormone, lalu proteolytically diproses untuk
menghasilkan suatu peptida asam amino 28. Sebuah modifikasi menarik dan
unik dikenakan pada hormon selama sintesis dalam bentuk asam n-octanoic
terikat ke salah satu asam amino tersebut, modifikasi ini diperlukan untuk
aktivitas biologis.
Sumber utama sirkulasi ghrelin adalah saluran pencernaan, terutama dari perut,
tetapi juga dalam jumlah yang lebih kecil dari usus. Hipotalamus di otak adalah
sumber ghrelin yang signifikan. Jumlah yang lebih kecil diproduksi di plasenta,
ginjal, dan kelenjar hipofisis.
5. Motilin
Motilin berpartisipasi dalam mengendalikan pola kontraksi otot polos pada
saluran pencernaan atas. Motilin disekresi ke sirkulasi selama keadaan berpuasa
-
Harvien Bhayangkara 1102013124
13
pada interval kira-kira 100 menit. Kontrol sekresi motilin sebagian besar tidak
diketahui, walaupun beberapa studi menunjukkan bahwa pH basa dalam
duodenum merangsang rilis.
(Robert K Murray, 2003)
2.3. Mekanik/Motorik
Terdapat empat aspek motilitas lambung: (1) pengisian lambung/gastric filling,
(2) penyimpanan lambung/gastric storage, (3) pencampuran lambung/gastric
mixing, dan (4) pengosongan lambung/gastric emptying.
1) Pengisian lambung
Jika kosong, lambung memiliki volume sekitar 50 ml, tetapi organ ini dapat
mengembang hingga kapasitasnya mencapai 1 liter (1.000 ml) ketika makan.
Akomodasi perubahan volume yang besarnya hingga 20 kali lipat tersebut
akan menimbulkan ketegangan pada dinding lambung dan sangat
meningkatkan tekanan intralambung jika tidak terdapat dua faktor berikut ini:
Plastisitas otot lambung. Plastisitas mengacu pada kemampuan otot
polos lambung mempertahankan ketegangan konstan dalam rentang
panjang yang lebar, tidak seperti otot rangka dan otot jantung, yang
memperlihatkan hubungan ketegangan. Dengan demikian, saat serat-serat
otot polos lambung teregang pada pengisian lambung, serat-serat tersebut
melemas tanpa menyebabkan peningkatan ketegangan otot.
Relaksasi reseptif lambung. Relaksasi ini merupakan relaksasi refleks
lambung sewaktu menerima makanan. Relaksasi ini meningkatkan
kemampuan lambung mengakomodasi volume makanan tambahan dengan
hanya sedikit mengalami peningkatan tekanan. Tentu saja apabila lebih
dari 1 liter makanan masuk, lambung akan sangat teregang dan individu
yang bersangkutan merasa tidak nyaman. Relaksasi reseptif dipicu oleh
tindakan makan dan diperantarai oleh nervus vagus.
-
Harvien Bhayangkara 1102013124
14
2) Penyimpanan lambung
Sebagian otot polos mampu mengalami depolarisasi parsial yang autonom
dan berirama. Salah satu kelompok sel-sel pemacu tersebut terletak di
lambung di daerah fundus bagian atas. Sel-sel tersebut menghasilkan
potensial gelombang lambat yang menyapu ke bawah di sepanjang lambung
menuju sphincter pylorus dengan kecepatan tiga gelombang per menit. Pola
depolarisasi spontan ritmik tersebut, yaitu irama listrik dasar atau BER (basic
electrical rhythm) lambung, berlangsung secara terus menerus dan mungkin
disertai oleh kontraksi lapisan otot polos sirkuler lambung.
Setelah dimulai, gelombang peristaltik menyebar ke seluruh fundus dan
corpus lalu ke antrum dan sphincter pylorus. Karena lapisan otot di fundus dan
corpus tipis, kontraksi peristaltik di kedua daerah tersebut lemah. Pada saat
mencapai antrum, gelombang menjadi jauh lebih kuat disebabkan oleh lapisan
otot di antrum yang jauh lebih tebal.
Karena di fundus dan corpus gerakan mencampur yang terjadi kurang
kuat, makanan yang masuk ke lambung dari oesophagus tersimpan relatif
tenang tanpa mengalami pencampuran. Daerah fundus biasanya tidak
menyimpan makanan, tetapi hanya berisi sejumlah gas. Makanan secara
bertahap disalurkan dari corpus ke antrum, tempat berlangsungnya
pencampuran makanan.
3) Pencampuran lambung
Kontraksi peristaltik lambung yang kuat merupakan penyebab makanan
bercampur dengan sekresi lambung dan menghasilkan kimus. Setiap
gelombang peristaltik antrum mendorong kimus ke depan ke arah sphincter
pylorus. Sebelum lebih banyak kimus dapat diperas keluar, gelombang
peristaltik sudah mencapai sphincter pylorus dan menyebabkan sphincter
tersebut berkontraksi lebih kuat, menutup pintu keluar dan menghambat aliran
kimus lebih lanjut ke dalam duodenum. Bagian terbesar kimus antrum yang
-
Harvien Bhayangkara 1102013124
15
terdorong ke depan, tetapi tidak dapat didorong ke dalam duodenum dengan
tiba-tiba berhenti pada sphincter yang tertutup dan tertolak kembali ke dalam
antrum, hanya untuk didorong ke depan dan tertolak kembali pada saat
gelombang peristaltik yang baru datang. Gerakan maju-mundur tersebut, yang
disebut retropulsi, menyebabkan kimus bercampur secara merata di antrum.
4) Pengosongan lambung
Kontraksi peristaltik antrumselain menyebabkan pencampuran lambung
juga menghasilkan gaya pendorong untuk mengosongkan lambung. Jumlah
kimus yang lolos ke dalam duodenum pada setiap gelombang peristaltik
sebelum sphincter pylorus tertutup erat terutama bergantung pada kekuatan
peristalsis. Intensitas peristalsis antrum dapat sangat bervariasi di bawah
pengaruh berbagai sinyal dari lambung dan duodenum; dengan demikian,
pengosongan lambung diatur oleh faktor lambung dan duodenum.
Faktor di lambung yang mempengaruhi kecepatan pengosongan
lambung. Faktor lambung utama yang mempengaruhi kekuatan kontraksi
adalah jumlah kimus di dalam lambung. Apabila hal-hal lain setara, lambung
mengosongkan isinya dengan kecepatan yang sesuai dengan volume kimus
setiap saat. Peregangan lambung memicu peningkatan motilitas lambung
melalui efek langsung peregangan pada otot polos serta melalui keterlibatan
plexus intrinsik, nervus vagus, dan hormon lambung gastrin. Selain itu, derajat
keenceran (fluidity) kimus di dalam lambung juga mempengaruhi
pengosongan lambung. Semakin cepat derajat keenceran dicapai, semakin
cepat isi lambung siap dievakuasi.
-
Harvien Bhayangkara 1102013124
16
Faktor di duodenum yang mempengaruhi kecepatan pengosongan
lambung. Walaupun terdapat pengaruh lambung, faktor di duodenumlah yang
lebih penting untuk mengontrol kecepatan pengosongan lambung. Duodenum
harus siap menerima kimus dan dapat bertindak untuk memperlambat
pengsongan lambung dengan menurunkan aktivitas peristaltik di lambung
sampai duodenum siap mengakomodasi tambahan kimus. Bahkan, sewaktu
lambung teregang dan isinya sudah berada dalam bentuk cair, lambung tidak
dapat mengosongkan isinya sampai duodenum siap menerima kimus baru.
3. Memahami dan Menjelaskan Biokimia Gaster
3.1. Pencernaan Karbohidrat
Digesti karbohidrat. Amilase dalam saliva yang menghidrolisis zat tepung
bekerja pada pH netral. Enzim ini terbawa bersama bolus dan tetap bekerja
dalam lambung sampai asiditas lambung menembus bolus. Lambung tidak
mensekresi enzim yang mencerna karbohidrat.
Tabel 2-2. Faktor yang mengatur motilitas dan pengosongan lambung
-
Harvien Bhayangkara 1102013124
17
3.2. Pencernaan Protein
Pepsin mengawali pencernaan protein. Peristiwa ini merupakan fungsi
pencernaan utama lambung. Pepsin dihasilkan oleh chief cell sebagai zimogen
yang inaktif, pepsinogen. Pepsinogen ini diaktifkan menjadi pepsin oleh H+,
yang memecah suatu polipeptida pelindung untuk memajan pepsin aktif; dan
oleh pepsin itu sendiri, yang secara cepat mengaktifkan molekul pepsinogen
(autokatalisis). Pepsin memecah protein yang terdenaturasi menjadi derivat
polipeptida berukuran besar. Pepsin merupakan enzim endopeptidase karena
menghidrolisis ikatan peptida yang terletak di dalam struktur polipeptida utama,
bukan yang terletak di dekat residu terminal-amino atau karboksil, yang
merupakan ciri khas eksopeptidase. Enzim ini bersifat spesifik untuk ikatan
peptida yang dibentuk oleh asam-asam amino aromatik (misal, tirosin) atau
asam-asam amino dikarboksilat (misal, glutamat).
Renin (kimosin, rennet) mengkoagulasi susu
Renin memiliki peran penting pada proses pencernaan oleh bayi karena
mencegah susu melintas secara cepat dari dalam lambung. Dengan adanya
kalsium, renin mengubah kasein di dalam susu secara ireversibel menjadi
parakasein. Pepsin kemudian bekerja pada parakasein ini. Renin dilaporkan
tidak ada pada lambung orang dewasa. Enzim ini digunakan dalam pembuatan
keju.
3.3. Pencernaan Lipid
Lipase melanjutkan pencernaan triasilgliserol. Panas lambung merupakan
faktor penting untuk mencairkan massa lemak yang berasal dai makanan;
proses emulsifikasi terjadi dengan bantuan kontraksi peristaltik. Lambung
mensekresikan lipase lambung (lipase gastrik) yang pada manusia
merupakan lipase praduodenal utama. Lipase lingual dan gastrik memulai
pencernaan lemak dengan menghidrolisis triasilgliserol yang mengandung asam
lemak rantai pendek, sedang, dan umumnya asam lemak tak jenuh rantai
panjang, untuk membentuk terutama asam lemak bebas serta 1,2-diasilgliserol,
dengan ikatan sn-3 ester sebagai tempat hidrolisis utamanya. Enzim ini hancur
-
Harvien Bhayangkara 1102013124
18
pada nilai pH rendah, tetapi bekerja aktif sesudah makan karena kerja
pendaparan yang dimiliki protein makanan di dalam lamung. Nilai pH optimal
cukup luas, mulai dari 3,0 hingga 6,0.
4. Memahami dan Menjelaskan Ulkus Peptikum
4.1. Definisi
Ulkus peptikum merupakan putusnya kontinuitas mukosa lambung yang meluas
sampai di bawah epitel. Kerusakan mukosa yang tidak meluas sampai ke bawah
epitel disebut sebagai erosi, walaupun sering dianggap sebagai ulkus
(misalnya ulkus karena stres). Menurut definisi, ulkus peptikum dapat terletak
pada setiap bagian saluran cerna yang terkena getah asam lambung, yaitu
esofagus, lambung, duodenum, dan setelah gastroenterostomi, juga jejenum.
(Sylvia A. Price, 2006).
4.2. Etiologi
Ulkus peptikum bisa disebabkan oleh bakteri (misalnya Helicobacter pylori) atau
obat-obatan yang mnyebabkan melemahnya lapisan lendir pelindung lambung
dan duodenum sehingga asam lambung bisa menembus lapisan yang sensitif
di bawahnya. Asam lambung dan bakteri dapat mengiritasi lapisan lambung
dan duodenum serta menyebabkan terbentuknya ulkus.
H.pylori biasanya ditularkan pada masa kanak-kanak, bisa melalui makanan, air
atau kontak dengan penderita infeksi H.pylori. Penyakit menular ini lebih sering
ditemukan pada orang dewasa yang berumur lebih dari 60 tahun dan juga lebih
sering ditemukan di negara-negara berkembang. Sebagian besar orang yang
memiliki H.pylori baru menunjukkan gejala-gejala setelah mencapai usia lanjut,
mereka bahkan tidak menyadari bahwa mereka memiliki bakteri tersebut.
Meskipun H.pylori biasanya tidak menimbulkan masalah pada masa kanak-
kanak, tetapi jika tidak diobati bisa menyebabkan gastritis, ulkus peptikum dan
bahkan kanker lambung.
Para ahli sepakat bahwa penyebab utama dari ulkus peptikum pada orang
dewasa adalah bakteri Helicobacter pylori, tetapi tidak semua ahli berpendapat
-
Harvien Bhayangkara 1102013124
19
bahwa penyebab utama dari ulkus pada masa kanak-kanak adalah bakteri
tersebut. Beberapa ahli mengemukakan perbedaan antara ulkus duodenalis
dan ulkus gastrikum; ulkus duodenalis biasanya disebabkan oleh infeksi
Helicobacter bacter, sedangkan ulkus gastrikum memiliki penyebab yang lain.
50% dari kasus disebabkan oleh Helicobacter pylori dan sisanya memiliki
penyebab yang tidak diketahui secara pasti. Yang pasti, ulkus peptikum jarang
ditemukan pada anak-anak yang sehat.
Pada beberapa kasus, penyebabnya adalah pemakaian obat. Pemakaian
NSAIDs (Non Steroid Acetaminophen Anti Inflammatory drugs, obat anti
peradangan non-steroid) dosis menengah bisa mnyebabkan kelainan saluran
pencernaan dan pendarahan pada beberapa anak. Acetaminophen tidak
mnyebabkan ulkus gastricum dan merupakan pilihan NSAIDs yang baik bagi
anak-anak. (Shrestha & Lau, 2006)
4.3. Epidemiologi
Tukak gaster tersebar di seluruh dunia dengan prevalensi berbeda tergantung
pada sosioal ekonomi, demografi, dijumpai lebih banyak pada pria meningkat
pada usia lanjut dan kelompok social ekonomi rendah dengan puncak pada
decade keenam. Insiden dan kekambuhan saat ini menurun sejak ditemukan
kuman H. pylori sebagai penyebab dan dilakukan terapi eradikasi
(Setiati S, 2014)
4.4. Klasifikasi
Klasifikasi ulkus peptikum didasarkan atas waktu timbulnya, bentuk, letak, dan
kedalaman dari ulkus.
A. Waktu timbulnya
Menurut kejadiannya dari ulkus peptikum, dapat timbul secara mendadak
atau akut dan secara menahun atau kronis.
a. Ulkus peptikum akut
Pada ulkus peptikum akut biasanya ada penyebab yang mendahuluinya.
Ditemukan 43 kasus yang dapat digolongkan ulkus peptikum akut, yang
-
Harvien Bhayangkara 1102013124
20
disebabkan; 2 kasus akibat luka bakar yang berat, 1 kasus setelah
mengalami operasi berat (ke semua kasus ini dapat digolongkan tukak
Curling), dan 21 kasus dengan gastritis erosiva akibat obat-obatan. Tiga
kasus tukak Curling ditegakkan Diagnosisnya secara endoskopis.
Curling pada tahun 1942 melaporkan pertama kali timbulnya ulkus
duodeni pada penderita dengan kebakaran yang hebat. Ulkus ini
biasanya multipel dan timbulnya secara mendadak. Sering ditemukan di
duodenum dan lambung. Sebagaimana diketahui bahwa saluran
makanan sensitif terhadap berbagai macam stress. Berbagai macam
rangsangan stres yang dapat menimbulkan ulkus peptik akut diantaranya
ialah : syok, trauma, kebakaran, pembedahan, perubahan udara yang
mendadak, obat-obatan.
Sifat dari ulkus peptik akut adalah multipel dan dangkal, diameter 1-1,5
cm, kadang-kadang disertai pendarahan. Cepat sembuhnya dan
biasanya tanpa meninggalkan bekas. Dari hasil penelitian ditemukan
bahwa ulkus peptik yang akut 2,93% di lambung, sedangkan 1% di
duodenum.
b. Ulkus peptikum kronis
Umumnya seseorang penderita ulkus peptik yang kronis memiliki gejala
yang menahun. Atau mempunyai riwayat penyekit nyeri ulu hati yang
bersifat periodik, nyeri timbul berhubungan dengan makanan atau
minuman yang dideritanya sudah lebih dari 2 bulan dan mempunyai
masa penyembuhan yang lama, diameter berkisar antara 2,5-4 cm.
Seringkali para penderita berobat tidak pernah teratur. Secara patologis
gambaran dari tukak yang kronik akan dijumpai jaringan ikat pada tepi
dan dasar dati tukak.
B. Letak Ulkus
Seperti telah disebut di atas letak ulkus peptik dapat dijumpai di distal
esofagus, lambung, duodenum dan di jejunum. Ulkus yang letaknya di
esofagus disebut ulkus esofagus, di lambung disebut ulkus duodeni, dan di
jejenum disebut ulkus jejuni. Kadang-kadang pada penderita postgastrektomi
-
Harvien Bhayangkara 1102013124
21
dijumpai tukak di daerah anastomose dan disebut tukak marginalis atau
tukak stomal.
a. Ulkus Esofagus
Jarang ditemukan. Bila ditemukan biasanya terletak di bagian distal
esofagus dan ada kelainan yang menyertai atau mendahuluinya,
misalnya oleh karenan hernia, striktura, akalasia, tumor, dan lain-lainnya.
Keluhan yang diajukan biasanya bersifat nyeri yang terletak di bagian
bawah sternum atau tepat di ulu hati yang menjalar ke manubrium sterni
dan ke punggung di daerah interskapuler, terutama waktu tengah makan
atau minum. Bila penderita membungkukkan badannya keluhan tersebut
di atas akan bertambah nyata dan juga mengeluh merasa panas di dada
dan ulu hati, mual, dan muntah-muntah.
b. Ulkus Lambung
Letak ulkus terbanyak di angulus, antrum, prepilorus. Jarang terletak di
korpus dan fundus. Kelainan yang diajukan adalah rasa nyeri di perut kiri
atas atau di epigastrium yang ada hubungan dengan makanan, mulut
merasa masam. Perasaan nyeri tersebut kadang-kadang menjalar ke
punggung kiri. Ritme nyeri adalah setelah makan kemudian diikuti
dengan rasa enak yang berakhir 30-90 menit, kemudian akan diikuti
dengan periode nyeri yaitu sampai lambung kosong 90 menit, kemudian
akan diikuti dengan periode nyeri yaitu sampai lambung kosong 90
menit. Jadi ritme nyeri pada ulkuslambung adalah: makan-nyeri-senang.
Pada pemeriksaan fisik ditemukan nyeri tekan di epigastrium antara
umbilikus dan processus xiphoideus.
c. Ulkus Duodeni
Letak ulkus duodeni terbanyak di dinding anterior dan posterior dari
bulbus dan postbulber atau pars desendens duodeni di sebelah
proksimal dari papila Vetereii. Jarang sekali ditemukan di distal papila
Vatrii.
Keluhan yang diajukan penderita yaitu timbuk nyeri, pedih, dan panas di
perut kanan atas, terutama waktu tengah malam sedang enak-anaknya
-
Harvien Bhayangkara 1102013124
22
tidur, sehingga terbangun. Rasa nyeri tersebut kadang-kadang menjalar
ke perut kiri dan ke pinggang kanan. Untuk mengurangi rasa nyeri
tersebut di atas biasanya penderita makan atau minum susu. Setelah
makan merasa perutnya enak sekitar 2-4 jam, kemudian timbul rasa
nyeri sampai waktu makan lagi. Jadi timbulnya rasa nyeri diantara waktu
makan atau waktu lambung kosong. Oleh karena itu timbullah apa yang
dikatakan triple rhytem, yaitu: makan-enak-nyeri. Pada pemeriksaan fisik,
ditemukan nyeri teakan di perut kanan atas dekat umbilikus. Tidak
ditemukan nyeri tekan di lain tempat.
d. Ulkus Jejunum
Ulkus di jejunum jarang sekali terjadi, baru timbul setelah penderita
mengalami gastrojejunostomi. Letak tukak terbanyak di distal dari
anastomose di dinding anterior. Jarang sekali letak tukak lebih distal dari
3 cm garis anastomose. Bila letak tukak terdapat garis anastomose
disebutkan ulkus marginalis atau ulkus stomal.
Keluhan umumnya ialah merasa nyeri, pedih, dan panas di perut kiri
umbilikus, bahkan sering merasa mual dan muntah-muntah, merasa
masam di mulut. Kadang-kadang rasa nyeri tersebut menjalar ke
pinggang kiri. Pada pemeriksaan fisik, tampak perut bekas pembedahan
di perut atas antara umbilikus dengan processus xiphoideus. Nyeri tekan
terdapat di perut kiri umbilikus.
C. Bentuk dan Besarnya Ulkus
Bentuk umumnya bulat membentuk kawah (crater) dan disebut round ulcer
atau tukak bulat. Dalamnya kawah menembus sampai submukosa, atau
lebih dalam lagi. Ulkus tunggal (single ulcer) seringkali ditemukan pada
bentuk kronis, umumnya dengan diameter 2,5-4 cm. Bila diameter lebih dari
4cm disebut ulkus raksasa (giant ulcer).
Bentuk ulkus yang lain adalah seperti garis disebut ulkus linear, sering
terletak di angulus , hanya kadang-kadang terdapat di prepilorus dan
tunggal. Kadang-kadang ulkus raksasa pada masa penyembuhan berbentuk
menjadi linear.
-
Harvien Bhayangkara 1102013124
23
Selain ulkus tunggal, kadang-kadang ditemukan lebih dari satu, disebut ulkus
ganda (multiple ulcer). Umumnya ulkus ganda bersifat akut, yang kemudian
dapat berubah menjadi kronis. Diameter dari ulkus ganda berkisar antara 1-
1,5 cm. Ulkus ganda lebih banyak ditemukan pada lambung daripada di
duodenum. Bila ditemukan 2 ulkus yang simetris terletak di dinding anterior
dan posterior dari lambung dan duodenum, disebut kissing ulcer. Kelainan
tersebut lebih sering ditemukan secara endoskopus daripada radiologis.
D. Dalamnya Ulkus
Sebagaimana diketahui bahwa ulkus peptik adalah suatu proses penetrasi
mulai dari mukosa ke dalam lapisan yang lebih dalam dari dinding saluran
makanan. Dan dalamnya ulkus berkisar antara 1 mm sampai 1cm. Dibuat
klasifikasi yang didasarkan atas dalamnya ulkus sebagai berikut :
UI I : defek jaringan hanya terbatas pada mukosa saja, dan
disebut erosi
UI II: defek jaringan atau ulserasi sampai submucosa
UI III: ulserasi lebih meluas lagi ke bagian yang lebih dalam yaitu
pada sebagian dari lapisan muskularis.
UI IV: ulkus menembus ke bagian yang lebih dalam, terutama
sebagian lapisan muskularis dan terjadi peradangan sampai lapisan
serosa.
(Hadi Sujono, 2002)
4.5. Patogenesis
Mukosa gaster terlindungi sangat baik dari infeksi bakteri, namun H. Pylori
memiliki kemampuan adaptasi yang sangat baik terhadap lingkungan ekologi
lambung, dengan serangkaian langkah unik masuk kedalam mukus, berenang
dan orientasi spasial didalam mukus, melekat pada sel epitel lambung,
menghindar dari respon imun, dan sebagai akibatnya terjadi kolonisasi dan
transmisi persisten. Setelah memasuki saluran cerna, bakteri H.pylori, harus
menghindari aktifitas bakterisidal yang terdapat dalam isi lumen lambung, dan
masuk ke Universitas Sumatera Utara dalam lapisan mukus. Produksi urease
-
Harvien Bhayangkara 1102013124
24
dan motilitas sangat penting berperan pada langkah awal infeksi ini. Urease
menghidrolisis urea menjadi karbondioksida dan ammonia, sehingga H. Pylori
mampu bertahan dalam lingkungan yang asam. Motilitas bakteri sangat penting
pada kolonisasi, dan flagel H. Pylori sangat baik beradaptasi pada lambung H.
pylori menyebabkan peradangan pada lambung terus - menerus. Respon
peradangan ini mula mula terdiri dari penarikan neutrofil, diikuti limfosit T dan
B, sel plasma, dan makrofag, bersamaan dengan terjadinya kerusakan sel
epitel. Karena H. Pylori sangat jarang menginvasi mukosa lambung, respon
pejamu terutama dipicu oleh menempel / melekatnya bakteri pada sel epitel.
Patogen tersebut dapat terikat pada MHC class dipermukaan sel eptel gaster
dan menginduksi terjadinya apoptosis. Perubahan lebih lanjut dalam sel epitel
bergantung pada protein protein yang disandi pada cag-PAI dan translokasi
CagA kedalam sel epitel lambung. Urease Helicobacter pylori dan porin juga
dapat berperan pada terjadinya ekstravasasi dan kemotaksis neutrophil. Epitel
lambung pasien yang terinfeksi H. Pylori meningkatkan kadar interleukin-1,
interleukin-2, interleukin-6, interleukin-8, dan tumor nekrosis faktor alfa. Diantara
semua itu, interleukin-8, adalah neutrophil-activating chemokine yang poten
yang diekspresikan oleh sel epitel gaster, berperan penting. Strain H. Pylori
yang mengandung cag-PAI menimbulkan respon interleukin-8 yang jauh lebih
kuat dibandingkan strain yang tidak mengandung cag, dan respon ini
bergantung pada aktivasi nuclear faktor-kB ( NF-KB ) dan respon ini segera dari
faktor transkripsi aktivator protein 1 ( AP-I ). Infeksi Helicobacter Pylori
merangsang timbulnya respon humoral mukosa dan Universitas Sumatera Utara
sistemik. Produksi antibodi yang terjadi tidak dapat menghilangkan eradikasi
infeksi, bahkan menimbulkan kerusakan jaringan ( Gambar.1 ). Pada beberapa
pasien yang terinfeksi H. Pylori timbul respon autoantibodi terhadap H+ / K+
ATP ase sel-sel parietal lambung yang berkaitan dengan meningkatnya atrofi
korpus gaster. Selama respon imun spesifik, subgrup sel T yang berbeda timbul.
Sel sel ini berpartisipasi dalam proteksi mukosa lambung, dan membantu
membedakan antara bakteri patogen dan yang komensal. Sel T- helper immatur
( Th 0 ) berdiferensiasi menjadi 2 subtipe fungsional; sel Th-1 mensekresi
-
Harvien Bhayangkara 1102013124
25
interleukin-2, dan interferon gamma; dan Th- 2 mensekresi IL-4, IL-5 dan IL-10.
Sel Th-2 menstimulasi sel B sebagai respon terhadap patogen ekstrasel,
sedangkan Th1 sebagai respon terhadap intrasel. Karena H. Pylori tidak bersifat
invasif dan merangsang timbulnya respon humoral yang kuat, maka yang
diharapkan adalah respon Th-2. Namun timbul paradoks, sel-sel mukosa gaster
yang spesifik terhadap H. Pylori umumnya justru menunjukkan fenotip Th1.
Studi studi menunjukkan bahwa sitokin Th1 menyebabkan gastritis sedangkan
sitokin Th2 proteksi terhadap lambung
Gambar 1. Patogenesa Helicobacter pylori ( dikutip dari NEJM, 2010 )
4.6. Patofisiologi
Ulkus peptikum terjadi pada mukosa gastroduodenal karena jaringan ini tidak
dapat menahan kerja asam lambung pencernaan (asam hidrochlorida dan
pepsin). Erosi yang terjadi berkaitan dengan peningkatan konsentrasi dan kerja
asam peptin, atau berkenaan dengan penurunan pertahanan normal dari
mukosa.
1. Peningkatan Konsentrasi atau Sekresi Lambung dan Kerja Asam Peptin
Sekresi lambung terjadi pada 3 fase yang serupa :
a. Sefalik
-
Harvien Bhayangkara 1102013124
26
Fase pertama ini dimulai dengan rangsangan seperti pandangan, bau atau rasa
makanan yang bekerja pada reseptor kortikal serebral yang pada gilirannya
merangsang saraf vagal. Intinya, makanan yang tidak menimbulkan nafsu makan
menimbulkan sedikit efek pada sekresi lambung. Inilah yang menyebabkan
makanan sering secara konvensional diberikan pada pasien dengan ulkus
peptikum.
b. Fase lambung
Pada fase ini asam lambung dilepaskan sebagai akibat dari rangsangan kimiawi
dan mekanis terhadap reseptor dibanding lambung. Refleks vagal menyebabkan
sekresi asam sebagai respon terhadap distensi lambung oleh makanan.
c. Fase usus
Makanan dalam usus halus menyebabkan pelepasan hormon (dianggap menjadi
gastrin) yang pada waktunya akan merangsang sekresi asam lambung. Pada
manusia, sekresi lambung adalah campuran mukokolisakarida dan mukoprotein
yang disekresikan secara kontinyu melalui kelenjar mukosa. Mucus ini
mengabsorpsi pepsin dan melindungi mukosa terhadap asam. Asam hidroklorida
disekresikan secara kontinyu, tetapi sekresi meningkat karena mekanisme
neurogenik dan hormonal yang dimulai dari rangsangan lambung dan usus. Bila
asam hidroklorida tidak dibuffer dan tidak dinetralisasi dan bila lapisan luar
mukosa tidak memberikan perlindungan asam hidroklorida bersama dengan
pepsin akan merusak lambung. Asam hidroklorida kontak hanya dengan
sebagian kecil permukaan lambung. Kemudian menyebar ke dalamnya dengan
lambat. Mukosa yang tidak dapat dimasuki disebut barier mukosa lambung.
Barier ini adalah pertahanan untama lambung terhadap pencernaan yang
dilakukan oleh sekresi lambung itu sendiri. Factor lain yang mempengaruhi
pertahanan adalah suplai darah, keseimbangan asam basa, integritas sel
mukosa, dan regenerasi epitel.
Kelemahan Barier Mukosa Lambung
-
Harvien Bhayangkara 1102013124
27
Apapun yang menurunkan yang mukosa lambung atau yang merusak mukosa
lambung adalah ulserogenik, salisilat dan obat antiinflamasi non steroid lain,
alcohol, dan obat antiinflamasi masuk dalam kategori ini.Sindrom Zollinger-
Ellison (gastrinoma) dicurigai bila pasien datang dengan ulkus peptikum berat
atau ulkus yang tidak sembuh dengan terapi medis standar. Sindrom ini
diidentifikasi melalui temuan berikut : hipersekresi getah lambung, ulkus
duodenal, dan gastrinoma(tumor sel istel) dalam pancreas. 90% tumor ditemukan
dalam gastric triangle yang mengenai kista dan duktus koledokus, bagian kedua
dan tiga dari duodenum, dan leher korpus pancreas. Kira-kira dari gastrinoma
adalah ganas(maligna).
Diare dan stiatore(lemak yang tidak diserap dalam feces)dapat ditemui. Pasien
ini dapat mengalami adenoma paratiroid koeksisten atau hyperplasia, dan
karenanya dapat menunjukkan tanda hiperkalsemia. Keluhan pasien paling
utama adalah nyeri epigastrik. Ulkus stress adalah istilah yang diberikan pada
ulserasi mukosa akut dari duodenal atau area lambung yang terjadi setelah
kejadian penuh stress secara fisiologis. Kondisi stress seperti luka bakar, syok,
sepsis berat, dan trauma dengan organ multiple dapat menimbulkan ulkus stress.
Endoskopi fiberoptik dalam 24 jam setelah cedera menunjukkan erosi dangkal
pada lambung, setelah 72 jam, erosi lambung multiple terlihat. Bila kondisi stress
berlanjut ulkus meluas. Bila pasien sembuh, lesi sebaliknya. Pola ini khas pada
ulserasi stress.
Pendapat lain yang berbeda adalah penyebab lain dari ulserasi mukosa.
Biasanya ulserasi mukosa dengan syok ini menimbulkan penurunan aliran darah
mukosa lambung. Selain itu jumlah besar pepsin dilepaskan. Kombinasi iskemia,
asam dan pepsin menciptakan suasana ideal untuk menghasilkan ulserasi. Ulkus
stress harus dibedakan dari ulkus cushing dan ulkus curling, yaitu dua tipe lain
dari ulkus lambung. Ulkus cushing umum terjadi pada pasien dengan trauma
otak. Ulkus ini dapat terjadi pada esophagus, lambung, atau duodenum, dan
biasanya lebih dalam dan lebih penetrasi daripada ulkus stress. Ulkus curling
sering terlihat kira-kira 72 jam setelah luka bakar luas.
-
Harvien Bhayangkara 1102013124
28
(Sylvia. A. Prince, 2005)
4.7. Manifestasi Klinik
Gejala-gejala ulkus dapat hilang selama beberapa hari, minggu, atau beberapa
bulan dan bahkan dapat hilang hanya sampai terlihat kembali, sering tanpa
penyebab yang dapat diidentifikasi. Banyak individu mengalami gejala ulkus, dan
20-30% mengalami perforasi atau hemoragi yang tanpa adanya manifestasi yang
mendahului.
1. Nyeri : biasanya pasien dengan ulkus mengeluh nyeri tumpul, seperti tertusuk
atau sensasi terbakar di epigastrium tengah atau di punggung. Hal ini diyakini
bahwa nyeri terjadi bila kandungan asam lambung dan duodenum meningkat
menimbulkan erosi dan merangsang ujung saraf yang terpajan. Teori lain
menunjukkan bahwa kontak lesi dengan asam merangsang mekanisme
refleks local yang mamulai kontraksi otot halus sekitarnya. Nyeri biasanya
hilang dengan makan, karena makan menetralisasi asam atau dengan
menggunakan alkali, namun bila lambung telah kosong atau alkali tidak
digunakan nyeri kembali timbul. Nyeri tekan lokal yang tajam dapat dihilangkan
dengan memberikan tekanan lembut pada epigastrium atau sedikit di sebelah
kanan garis tengah. Beberapa gejala menurun dengan memberikan tekanan
local pada epigastrium.
2. Pirosis (nyeri uluhati) : beberapa pasien mengalami sensasi luka bakar pada
esophagus dan lambung, yang naik ke mulut, kadang-kadang disertai eruktasi
asam. Eruktasi atau sendawa umum terjadi bila lambung pasien kosong.
3. Muntah : meskipun jarang pada ulkus duodenal tak terkomplikasi, muntah
dapat menjadi gejala ulkus peptikum. Hal ini dihubungkan dengan
pembentukan jaringan parut atau pembengkakan akut dari membran mukosa
yang mengalami inflamasi di sekitarnya pada ulkus akut. Muntah dapat terjadi
atau tanpa didahului oleh mual, biasanya setelah nyeri berat yang dihilangkan
dengan ejeksi kandungan asam lambung.
-
Harvien Bhayangkara 1102013124
29
4. Konstipasi dan perdarahan : konstipasi dapat terjadi pada pasien ulkus,
kemungkinan sebagai akibat dari diet dan obat-obatan. Pasien dapat juga
datang dengan perdarahan gastrointestinal sebagian kecil pasien yang
mengalami akibat ulkus akut sebelumnya tidak mengalami keluhan, tetapi
mereka menunjukkan gejala setelahnya.
Karena bervariasinya jenis keluhan dan kuantitas/kualitasnya pada setiap
pasien, maka disarankan untuk mengklasifikasikan dyspepsia fungsional
menjadi beberapa subgroup berdsasarkan pada keluhan yang paling
mencolok ataudominan.
Bila nyeri ulu hati yang dominan dan disertai nyeri pada malam hari
dikategorikan sebagai dyspepsia fungsional tipe seperti ulkus (ulcer like
dyspepsia)
Bila kembung, mual, cepat kenyak merupakan keluhan yang paling sering
di temukan, dikategorikan sebagai dyspepsia fungsional tipe seperti
dismotilitas (dismotilyty like dyspepsia)
Bila tidak ada keluhan yang bersifat dominan, dikategorikan sebagai
dyspepsia non-spesifik
Berdasarkan kriteria Roma II, dyspepsia tipe seperti refluks( reflux like dyspepsia)
tidak dipakai lagi. Perlu ditekankan bahwa pengelompokan tersebut yang
mempermudah mendapatkan gambaran klinis pasien yang kita hadapi serta
pemilihan alternative pengobatan awalnya.
4.8. Diagnosis dan Diagnosis Banding
Gejala Klinis
Sekitar 90% dari penderita mengeluh nyeri pada epigastrium, seperti terbakar
disertai mual, muntah, perut kembung, berat badan, Hematemesis, Melena dan
anemia.
-
Harvien Bhayangkara 1102013124
30
Pemeriksaan Penunjang
Gold Standar adalah pemeriksaan endoskopi saluran cerna bagian atas ( UGIE-
Upper Gastrointestinal Endoscopy) + biopsi lambung (untuk deteksi kuman
H.Pylori, massa tumor, kondisi mukosa lambung)
1. Pemeriksaan Radiologi
Barium Meal Kontras Ganda dapat digunakan untuk menegakkan diagnosis
tukak peptik berupa kawah, batas jelas disertai lipatan mukosa teratur dari
pinggiran tukak dan niche. Filling defect curiga ganas tepi tukak tidak teratur.
2. Pemeriksaan Endoskopi
Berupa luka terbuka dengan pinggiran teratur,mukosa licin dan normal disertai
lipatan yang teratur yang keluar dari pinggiran tukak.Gambaran tukak akibat
keganasan adalah : Boorman-I/polipoid, B-II/ulcerative, B-III/infiltrative, B-IV/linitis
plastika (scirrhus). Dianjurkan untuk biopsi & endoskopi ulang 8-12 minggu
setelah terapi eradikasi. Keunggulan endoskopi dibanding radiologi adalah :
dapat mendeteksi lesi kecil diameter < 0,5 cm, dapat melihat lesi yang tertutupi
darah dengan penyemprotan air,dapat memastikan suatu tukak ganas atau jinak,
dapat menentukan adanya kuman H.Pylori sebagai penyebab tukak.
3. Invasive Test :
Rapid Urea Test : Tes kemampuan H.pylori untuk menghidrolisis urea.
Enzim urea katalase menguraikan urea menjadi amonia
bikarbonat,membuat suasana menjadi basa,yang diukur dengan indikator
pH. Spesimen biopsi dari mukosa lambung diletakkan pada tempat yang
berisi cairan atau medium padat yang mengandung urea dan pH indikator,
jika terdapat H.Pylori pada spesimen tersebut maka akan diubah menjadi
ammonia,terjadi perubahan pH dan perubahan warna.
-
Harvien Bhayangkara 1102013124
31
Histologi: Biopsi diambil dari pinggiran dan dasar tukak min.4 sampel
untuk 2 kuadran, bila ukuran tukak besar diambil sampel dari 3 kuadran
dari dasar,pinggir dan sekitar tukak (min. 6 sampel).
Kultur : Untuk kultur tidak biasa dilakukan pada pemeriksaan rutin
4. Non Invasive Test
Urea Breath Test: Mendeteksi adanya infeksi H.pylori dengan keberadaan
urea yang dihasilkan H.pylori, labeled karbondioksida (isotop berat,C-
13,C-14) produksi dalam perut,diabsorpsi dalam pembuluh
darah,menyebar dalam paru-paru dan akhirnya dikeluarkan lewat
pernapasan.
Stool antigen test : Test ini juga mengidentifikasi adanya infeksi H.Pylori
melalui mendeteksi keadaan antigen H.Pylori dalam faeces.
Diagnosis banding
1. Dispepsia non ulcer atau dispepsia idiopatik adalah dispepsia kronis atau
berulang berlangsung lebih dari 1 bulan dan sedikitnya selama 25 % dalam kurun
waktu tersebut gejala dispepsia muncul,tidak ditemukan penyakit organik yang
bisa menerangkan gejala tersebut secara klinis,biokimia,endoskopi (tidak ada
ulkus,tidak ada oesofagitis dan tidak ada keganasan) atau radiografi
2. Gastritis, merupakan suatu peradangan mukosa lambung yang dapat bersifat
akut,kronik,difus atau loka,.Gejala-gejalanya tidak khas dapat berupa nyeri dan
panas pada uluhati diserta mual dan muntah.Diagnosa ditegakkan dengan
endoskopi.Didapatkan mukosa memerah,edematosa ditutpi oleh mukus yang
melekat.
4.9. Tatalaksana
a. TERAPI FARMAKOLOGIS
i. Antasid Sistemik
-
Harvien Bhayangkara 1102013124
32
Natrium bikarbonat
Natrium bikarbonat cepat menetralkan HCl lambung karena daya larutnya
tinggi. Karbon dioksida yang tebentuk dalam lambung dapat menimbulkan
sendawa. Distensi lambung dapat terjadi dan dapat menimbulkan perforasi.
Selain menimbulkan alkalosis metabolik, obat ini dapat menyebabkan retensi
natrium dan edema. Natrium bikarbonat sudah jarang digunakan sebagai
antasid. Obat ini digunakan untuk mengatasi asidosis metabolik, alkalinisasi
urin, dan pengobatan lokal pruritus. Natrium bikarbonat tersedia dalam bentuk
tablet 500-1000 mg. Satu gram natrium bikarbonat dapat menetralkan 12 mEq
asam. Dosis yang dianjurkan 1-4 gram. Pemberian dosis besar NaHCO3 atau
CaCO3 bersama susu atau krim pada pengobatan tukak peptik dapat
menimbulkan sindrom alkali susu (milk alkali syndrom)
ii. Antasid Non-sistemik
Aluminium hidroksida -- Al(OH)3
Daya menetralkan asam lambungnya lambat, tetapi masa kerjanya paling
panjang. Al(OH)3 bukan merupakan obat yang unggul dibandingkan dengan
obat yang tidak larut lainnya. Al(OH)3 dan sediaanya Al (aluminium) lainnya
dapat bereaksi dengtan fosfat membentuk aluminium fosfat yang sukar
diabsorpsi di usus kecil, sehingga eksresi fosfat melalui urin berkurang
sedangkan melalui tinja bertambah. Ion aluminium dapat bereaksi dengan
protein sehingga bersifat astringen. Antasid ini mengadsorbsi pepsin dan
menginaktivasinya. Absorsi makanan setelah pemberian Al tidak banyak
dipengaruhi dan komposisi tinja tidak berubah. Aluminium juga bersifat
demulsen dan adsorben.
Efek samping Al(OH)3 yang utama ialah konstipasi. Ini dapat diatasi
dengan memberikan antasid garam Mg. Mual dan muntah dapat terjadi.
Gangguan absorbsi fosfat dapat terjadi sehingga menimbulkan sindrom
deplesi fosfat disertai osteomalasia. Al(OH)3 dapat mengurangi absorbsi
-
Harvien Bhayangkara 1102013124
33
bermacam-macam vitamin dan tetrasiklin. Al(OH)3 lebih sering
menyebabkan konstipasi pada usia lanjut.
Aluminium hidroksida digunakan untuk tukak peptik, nefrolitiasis fosfat
dan sebagai adsorben pada keracunan. Antasid Al tersedia dalam bentuk
suspensi Al(OH)3 gel yang mengandung 3,6-4,4% Al2O3. Dosis yang
dianjurkan 8 mL. Tersedia juga dalam bentuk tablet Al(OH)3 yang
mengandung 50% Al2O3. Satu gram Al(OH)3 dapat menetralkan 25 mEq
asam. Dosis tunggal yang dianjurkan 0,6 gram.
Kalsium karbonat
Kalsium karbonat merupakan antasid yang efektif karena mula kerjanya
cepat, maka daya kerjanya lama dan daya menetralkannya cukup lama.
Kalsium karbonat dapar menyebabkan konstipasi, mual, muntah,
pendarahan saluran cerna dan disfungsi ginjal, dan fenomena acid
rebound. Fenomena tersebut bukan berdasarkan daya netralisasi asam,
tetapi merupakan kerja langsung kalsium di antrum yang mensekresi
gastrin yang merangsang sel parietal mengeluarkan HCl (H+). Sebagai
akibatnya sekresi asam pada malam hari akan sangat tinggi yang akan
mengurangi efek netralisasi obat ini. Efek serius yang dapat terjadi ialah
hiperkalsemia, kalsifikasi metastatik, alkalosis, azotemia, terutama terjadi
pada penggunaan kronik kalisium karbonat bersama susu dan antasid lain
(milk alkali syndrom).
Pemberian 4 g kalsium karbonat dapat menyebabkan hiperkalsemia
ringan, sedangkan pemberian 8 g dapat menyebabkan hiperkalsemia
sedang.
Kalsium karbonat tersedia dalam bentuk tablet 600 mg dan 1000 mg. Satu
gram kalsium karbonat dapat menetralkan 21 mEq asam. Dosis yang
dianjurkan 1-2 gram.
-
Harvien Bhayangkara 1102013124
34
Magnesium hidroksida -- Mg(OH)2
Magnesium hidroksida digunakan sebagai katartik dan antasid. Obat ini
praktis, tidak larut, dan tidak efektif sebelum obat ini berinteraksi dengan
HCl membentuk MgCl2. Magnesium hidroksida yang tidak bereaksi denagn
HCl akan tetap berada dalam lambung dan akan menetralkan HCl yang
disekresi belakangan sehingga masa kerjanya lama. Antasid ini dan natrium
bikarbonat sama efektif dalam hal menetralkan HCl.
Ion magnesium dalam usus akan cepat diabsorbsi dan cepat dieksresi
melalui ginjal, hal ini akan membahayakan pasien yang fungsi ginjalnya
kurang baik. Ion magnesium yang diabsorbi akan bersifat sebagai antasid
sistemik sehingga dapat menimbulkan alkali uria, tetapi jarang alkalosis.
Pemberian kronik magnesium hidroksida akan menyebabkan diare
akibat efek katartiknya, sebab magnesium yang larut tidak diabsorbsi, tetapi
tetap berada dalam usus dan akan menarik air. Sebanyak 5-10%
magnesium diabsorbsi dan dapat menimbulkan kelainan neurologik,
neuromuskular, dan kardiovaskular.
Sediaan susu magnesium (milk of magnesium) berupa suspensi yang
berisi 7-8,55 Mg(OH). Satu ml susu magnesium dap menetralkan 2,7 mEq
asam. Dosis yang dianjurkan 5-30 ml. Bentuk lain ialah tablet susu yang
berisi 325 mg Mg(OH)2 yang dapat dinetralkan 11,1 mEq asam.
Magnesium trisiklat
Magnesium trisiklat (Mg2Si3O8H2O) sebagai antasid non sistemik, bereaksi
dalam lambung sebagai berikut:
Silikon dioksid berupa gel yang terbentuk dalam lambung diduga berfungsi
menutup tukak. Sebanyak 7% silika dari magnesium trisiklat akan
diabsorbsi melalui usus dan dieksresi dalam urin. Silika gel dan megnesium
trisiklat merupakan adsorben yang baik; tidak hanya mengadsorbsi pepsin
tetapi juga protein dan besi dalam makanan. Mula kerja magnesium trisiklat
-
Harvien Bhayangkara 1102013124
35
lambat, untuk menetralkan HCl 30% 0,1 N diperlukan waktu 15 menit,
sedangkan untuk menetralkan HCl 60% 1,1 N diperlukan waktu satu jam.
Dosis tinggi magnesium trisiklat menyebabkan diare. Banyak
dilaporkan terjadi batu silikat setelah penggunaan kronik magnesium
trisiklat. Ditinjau dari efektivitasnya yang rendah dan potensinya yang dapat
menimbulakan toksisitas yang khas, kurang beralasan mengunakan obat
ini sebagai antasid.
Magnesium trisiklat tersedia dalam bentuk tablet 500mg; dosis yang
dianjurkan 1-4 gram. Tersedia pula sebagai bubuk magnesium trisiklat yang
mengandung sekurang-kurangnya 20% MgO dan 45% silikon dioksida.
Satu gram magnesium trisiklat dapat menetralkan 13-17 mEq asam.
iii. Obat Penghambat Sekresi Lambung
Penghambat pompa proton
Penghambat pompa proton merupakan penghambat sekresi asam lambung
yang lebih kuat dari AH2. Obat ini bekerja di proses akhir pembentukan asam
lambung, lebih distal dari AMP. Saat ini, yang digunakan di klinik adalah
omeprazol, esomeprazol, lansoprazol, rebeprazol, dan pantoprazol.
Perbedaan antara kelima obat tersebut adalah subtitusi cinci piridin dan/atau
benzimidazol. Omeprazol adalah campuran resemik isomer R dan S.
Esomeprazol adalah campuran resemik isomer omeprazol (S-omeprazol)
yang mengalami eliminasi lebih lambat dari R-omeprazol.
Farmakodinamik. Penghambat pompa proton adalah prodrug yang
memebutuhkan suasana asam untuk aktivasinya. Setelah diabsorbsi dan
masuk ke sirkulasi sistemik, obat ini akan berdifusi ke parietal lambung,
terkumpul di kanalikuli sekretoar, dan mengalami aktivasi di situ membentuk
sulfonamid tetrasiklik. Bentuk aktif ini berikatan dengan gugus sulfhidril enzim
-
Harvien Bhayangkara 1102013124
36
H+, K+, ATP-ase (enzim ini dikenal sebagai pompa proton) dan berada di
membran sel parietal. Ikatan ini mengakibatkan terjadinya penghambatan
enzim tersebut. Produksi asam lambung berhenti 80%-95% setelah
penghambatan pompa poroton tersebut.
Penghambatan berlangsung lama antara 24-48 jam dan dapat
menurunkan sekresi asam lambung basal atau akibat stimulasi, terlepas dari
jenis perangsangnya histamin, asetilkolin, atau gastrin. Hambatan ini sifatnya
irreversibel, produksi asam kembali dapat terjdai 3-4 hari pengobatan
dihentikan.
Farmakokinetik. Penghambat pompa proton sebaiknya diberikan dalam
sediaan salut enterik untuk mencegah degradasi zat aktif tersebut dalam
suasana asam. Sediaan ini tidak mengalami aktivasi di lambung sehingga bio-
availabilitasnya labih baik. Tablet yang dipecah dilambung mengalami aktivasi
lalu terikat pada berbagai gugus sulfhidril mukus dan makanan.
Bioalvailabilitasnya akan menurun sampai dengan 50% karena pengaruh
makanan. Oleh sebab itu, sebaiknya diberikan 30 menit setelah makan.
Obat ini mempunyai masalah bioalvailabilitas, formulasi berbeda
memperlihatkan persentasi jumlah absorbsi yang bervariasi luas.
Bioalvailabilitas yang bukan salut enterik meningkat dalam 5-7 hari, ini dapat
dijelaskan dengan berkurangnya prosuksi asam lambung setelah obat
bekerja. Obat ini dimetabolisme di hati oleh sitokrom P 450 (CYP), terutama
CYP2P19 dan CYP3A4.
Indikasi. Indikasi obat ini sama dengan AH2 yaitu pada penyakit peptik.
Terhadap sindrom Zollinger-Ellison, obat ini dapat menekan produksi asam
lambung lebih baik pada AH2 pada dosis yang efek sampingnya tidak terlalu
mengganggu.
-
Harvien Bhayangkara 1102013124
37
Efek samping. Efek samping yang umum terjadi adalah mual, nyeri perut,
konstipasi, flatulence, dan diare. Dilaporkan pula terjadi miopati subakut,
atralgia, sakit kepala, dan ruam kulit.
Sediaan dan posologi. Omeprazol tersedia dalam bentuk kapsul 10 mg dan
20 mg, diberikan 1 kali/hari selama 8 minggu. Esomeprazol tersedia dalam
bentuk salut enterik 20 mg dan 40 mg, serta sediaan vial 40 mg/10 ml.
Pantoprazol tersedia dalam bentuk tablet 20 mg dan 40 mg.
iv. Antagonis Reseptor H2
Antagonis reseptor H2 bekerja menghambat sekresi asam lambung.
Burinamid dan metiamid merupakan antagonis reseptor H2 yang pertama
kali ditemukan, namun karena toksik tidak digunakan di klinik. Antagonis
reseptor H2 yang ada saat ini adalah simetidin, ranitidin, famotidin, dan
nizatidin.
Antagonis reseptor H2 merupakan obat yang efektif dan relatif aman untuk
pasien dengan hipersekresi asam lambung, misalnya untuk pasien tukak
duodenum dan tukak lambung. Golongan obat ini menggeser penggunaan
antasid yang membutuhkan pemberian yang lebih sering sehingga dapat
mengurangi kepatuhan pasien. Bagi pasien yang menggunakan obat
lain/banyak obat, nampaknya akan lebih aman menggunakan ranitidin,
famotidin, atau nizatidin yang tidak/kurang kemungkinannya dibandingkan
simetidin untuk mengadakan interaksi dengan obat lain yang merupakan
substrat enzim sitokrom P450. Dibandingkan simetidin, kemungkinan efek
samping ranitidin, famotidin, dan nizatidin nampaknya lebih kecil, termasuk
kemungkinan di antaranya kemungkinan impotensi dan ginekomastia karena
ketiga obat tersebut tidak mengikat reseptor androgen.
-
Harvien Bhayangkara 1102013124
38
v. Prokinetik
Yang termasuk obat golongan ini adalah bathanecol, metoklopramid,
domperidon, cisapride.
Bathanecol
Termasuk obat kalinomimetik yang menghambat asetilkolin esterase. Obat
ini dipakai untuk mengobati penderita dengan refluks gastroesophageal,
makanan yang dirasa tidak turun, transit oesophageal yang melantur,
gastroparesis, kolik empedu. Efek sampingnya cukup banyak, terutama
pada aksi parasimpatis sistemik, di antaranya adalah sakit kepala, mata
kabur, kejang perut, nausea dan vomitus, spasme kandung kemih,
berkeringat. Oleh karena itu, obat ini mulai tidak digunakan lagi.
Metoklopramid
Secara kimia, obat ini ada hubungannya dengan prokainamid yang
mempunyai efek anti-dopaminergik dan kolinomimetik. Jadi, obat ini
berkhasiat sentral maupun perifer. Khasiat metoklopramid antara lain:
- meningkatkan pembedaan asetilkolin dari saraf terminal postganglion
kolinergik,
- merangsang reseptor muskarinik pada asetilkolin, dan
- merupakan reseptor antagonis dopamin
Jadi, dengan demikian, metoklopramid akan merangsang kontraksi dari
saluran cerna dan mempercepat pengosongan lambung.
Efek samping yang ditimbulkan oleh obat ini antara lain reaksi distonik,
iritabilitas atau sedasi, dan efek samping ekstrapiramidal karena efek
antagonisme dopamin sentral dari metoklorpamid. Pemberian dosis tinggi
pada anak dapat menyebabkan hipertonis dan kejang.
Domperidon
-
Harvien Bhayangkara 1102013124
39
Domperidon merupakan derivat benzimidazol. Karena domperidon
merupakan antagonis dopamin perifer dan tidak menembus sawar darah
otak, maka tidak mempengaruhi reseptor dopamin saraf pusat, sehingga
mempunyai efek samping yang rendah daripada metoklopramid.
Pemberian obat ini akan meningkatkan tonus sphincter oesophagus
bagian bawah sehingga mencegah terjadinya refluks gastroesophagus.
Obat ini akan meningkatkan koordinasi antroduodenal, dan memperbaiki
motilitas lambung yang sedang terganggu, yaitu dengan jalan
meningkatkan kontraktiliitas serta menghambat relaksasi lambung
sehingga pengosongan lambung akan lebih cepat.
Domperidon bermanfaat untuk pengobatan dispepsia yang disertai
masa pengosongan yang lambat, refluks gastroesophagus, anoreksia
nervosa, gastroparesis. Demikian pula bermanfaat sebagai obat antiemetik
pada penderita pasca-bedah, bahkan efektif sebagai pencegah muntah
pada penderita yang mendapat kemoterapi.
Efek sampingnya lebih rendah daripada metoklopramid, yaitu mulut
kering, kulit gatal, diare, pusing. Pada pemberian jangka panjang atau dosis
tinggi, efeknya akan meningkatkan sekresi prolaktin, dan dapat
menimbulkan ginekomasti pada pria, serta galaktore dan amenore pada
wanita.
Cisapride
Cisapride merupakan derivat benzidamide dan tergolong obat prokinetik
baru yang mempunyai khasiat memperbaiki motilitas seluruh saluran cerna.
Obat ini mempunyai spektrum yang luas.
Pada penderita dengan dispepsia, dimana sering terjadi gangguan
motilitas pada saluran cerna bagian atas, obat ini bermanfaat untuk
memperbaiki. Hal ini disebabkan karena cisapride meningkatkan tonus
sphincter oesophagus bagian bawah, peristaltik oesophagus, dan
-
Harvien Bhayangkara 1102013124
40
pengosongan oesophagus. Di samping itu, akan meningkatkan peristaltik
antrum, memperbaiki koordinasi gastro-duodenum dan mempercepat
pengosongan lambung. Manfaat cisapride pada saluran cerna bagian
bawah yaitu akan merangsang aktivitas motorik usus halus dan kolon
sehingga mempercepat transit di sini. Jadi, obat ini juga bermanfaat pada
pseudo-obstruksi usus kronis idiopatik, pada penderita konstipasi karena
paraplegia, dan pemakai obat laxatif yang menahun.
Efek samping yang ditimbulkannya yaitu borborigmi, diare, dan rasa
kejang di perut yang sifatnya sementar.
b. TERAPI NONFARMAKOLOGIS DAN PENCEGAHAN
Diet merupakan peranan yang terpenting. Pada garis besarnya yang dipakai
ialah cara pemberian diet seperti yang diajukan oleh Sippy 1915 hingga dikenal
pula Sippys diet. Sekarang lebih dikenal dengan diet lambung yang sudah
disesuaikan dengan masyarakat Indonesia. Dasar diet tersebut ialah makan
sedikit dan berulang kali, makan makanan yang mengandung susu dalam porsi
kecil. Jadi makanan yang dimakan harus lembek, mudah dicerna, tidak
merangsang, dan kemungkinan dapat menetralisir HCl. Pemberiannya dalam
porsi kecil dan berulang kali. Dilarang makan pedas, asam, alkohol.
PEMBEDAHAN
Jarang diperlukan pembedahan untuk mengatasi ulkus karena pemberian obat
sudah efektif. Pembedahan terutama dilakukan untuk:
- Mengatasi komplikasi dari ulkus peptikum (misalnya prforasi, penyumbatan yang
tidak memberikan respon terhadap pemberian obat atau mengalami kekambuhan)
- 2 kali atau lebih perdarahan karena ulkus
- Ulkus gastrikum yang dicurigai akan menjadi ganas
- Ulkus peptikum yang berat dan sering kambuhan.
-
Harvien Bhayangkara 1102013124
41
Tetapi setelah dilakukan pembedahan, ulkus masih dapat kambuh dan dapat timbul
masalah-masalah lain seperti pencernaan yang buruk, anemia dan penurunan berat
badan.
4.10. Komplikasi
Sebagian besar ulkus bisa disembuhkan tanpa disertai komplikasi lanjut.
Tetapi pada beberapa kasus, ulkus peptikum bisa menyebabkan komplikasi yang bisa
berakibat fatal, seperti penetrasi, perforasi, perdarahan dan penyumbatan.
Penetrasi
Sebuah ulkus dapat menembus dinding otot dari lambung atau duodenum dan sampai
ke organ lain yang berdekatan, seperti hati atau pankreas. Hal ini akan menyebabkan
nyeri tajam yang hebat dan menetap, yang bisa dirasakan diluar daerah yang terkena
(misalnya di punggung, karena ulkus duodenalis telah menembus pankreas). Nyeri
akan bertambah jika penderita merubah posisinya. Jika pemberian obat tidak berhasil
mengatasi keadaan ini, mungkin perlu dilakukan pembedahan.
Perforasi
Ulkus di permukaan depan duodenum atau (lebih jarang) di lambung bisa menembus
dindingnya dan membentuk lubang terbuka kerongga perut. Nyeri dirasakan secara
tiba-tiba, sangat hebat dan terus menerus, dan dengan segera menyebar keseluruh
perut. Penderita juga bisa merasakan nyeri pada salah satu atau kedua bahu, yang
akan bertambah berat jika penderita menghela nafas dalam. Perubahan posisi akan
memperburuk nyeri sehingga penderita seringkali mencoba untuk berbaring
mematung. Bila ditekan, perut terasa nyeri. Demam menunjukkan adanya infeksi di
dalam perut. Jika tidak segera diatasi bisa terjadi syok. Keadaan ini memerlukan
tindakan pembedahan segera dan pemberian antibiotic intravena.
Perdarahan
Perdarahan adalah komplikasi yang paling sering terjadi. Gejala dari perdarahan
karena ulkus adalah:
-
Harvien Bhayangkara 1102013124
42
- Muntah darah segar atau gumpalan coklat kemerahan yang berasal dari makanan
yang sebagian telah dicerna, yang menyerupai endapan kopi
- Tinja berwarna kehitaman atau tinja berdarah.
Dengan endoskopi dilakukan kauterisasi ulkus. Bila sumber perdarahan tidak dapat
ditemukan dan perdarahan tidak hebat, diberikan pengobatan dengan antagonis-H2
dan antasid. Penderita juga dipuasakan dan diinfus, agar saluran pencernaan dapat
beristirahat. Bila perdarahan hebat atau menetap, dengan endoskopi dapat
disuntikkan bahan yang bisa menyebabkan pembekuan. Jika hal ini gagal, diperlukan
pembedahan.
Penyumbatan
Pembengkakan atau jaringan yang meradang di sekitar ulkus atau jaringan parut
karena ulkus sebelumnya, bisa mempersempit lubang di ujung lambung atau
mempersempit duodenum.
Penderita akan mengalami muntah berulang, dan sering kali memuntahkan sejumlah
besar makanan yang dimakan beberapa jam sebelumnya. Gejala lainnya adalah rasa
penuh di perut, perut kembung dan berkurangnya nafsu makan.
Lama-lama muntah bisa menyebabkan penurunan berat badan, dehidrasi dan
ketidakseimbangan mineral tubuh. Mengatasi ulkus bisa mengurangi penyumbatan,
tetapi penyumbatan yang berat memerlukan tindakan endoskopik atau pembedahan.
Komplikasi infeksi H. Pylori:
1. Ulkus peptikum dan ulkus duodenum, sebagian besar ulkus ini disebabkan oleh
H. pylori.
2. Inflamasi mukosa gaster, H. Pylori dapat mengiritasi permukaan lambung,
menyebabkan inflamasi (gastritis).
3. Kanker lambung, infeksi H. Pylori merupakan faktor resiko yang kuat untuk
beberapa kanker lambung, termasuk adenokarsinoma dan MALT limfoma.
-
Harvien Bhayangkara 1102013124
43
(Mayo Foundation for Medical Education and Research (MFMER), 2011)
4.11. Pencegahan
Mengatur pola makan yang normal dan teratur, pilih makanan yang seimbang
dengankebutuhan dan jadwal makan yang teratur, sebaiknya tidak mengkomsumsi
makanan yang berkadar asam tinggi, cabai, alkohol, dan pantang rokok, bila harus
makan obat karena sesuatu penyakit, misalnya sakit kepala, gunakan obat secara
wajar dan tidak mengganggu fungsi lambung.
4.12. Prognosis
Pada umumnya baik dengan pengobatan yg adekuat.
Diagnosis infeksi H. Pylori biasanya mengikuti diagnosis gastritis atau ulkus.
Dengan terapi antibiotik yang adekuat, bakteri dapat dieradikasi dan resiko
komplikasi berkurang. Setelah H. Pylori tereradikasi dari tubuh, resiko terjadinya
reinfeksi rendah. Namun, setelah infeksi sembuh, perlu dilakukan modifikasi
perilaku untuk mencegah inflamasi lambung karena penyebab non-infeksi
Daftar Pustaka
Hadi, Sujono. 2002. Buku Gastroenterologi. Bandung: P.T. ALUMNI
Murray, Robert K. 2009. Biokimia Harper Edisi 27. Jakarta : Penerbit Buku Kedokteran EGC.
Prince, Sylvia. A. 2005. Patofisiologi Buku 2 Edisi 6. Jakarta: EGC
Sherwood, Lauralee. 2001. Fisiologi Manusia dari Sel ke Sistem Edisi 2. Jakarta: EGC
Sloane, Ethel. 2003. Anatomi dan Fisiologi untuk Pemula. Jakarta: EGC
Sofwan, Achmad. 2011. Tractus Digestivus (Apparatus Digestorius). Jakarta: FK YARSI
Sudoyo, Aru W, dkk. 2009. Buku Ajar Ilmu Penyakit DalamJilid I. Jakarta: Interna Publishing
Julius, 1992; Yuan, dkk., 2006; Shrestha & Lau, 2006
Related Documents