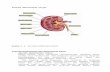
5 BAB II TINJAUAN PUSTAKA 2.1 Anatomi Ginjal Ginjal terletak di belakang rongga abdomen (di antara rongga perut dan otot punggung) merupakan sepasang organ berbentuk seperti kacang yang terletak satu di masing-masing sisi kolumna vertebralis, posisinya sedikit di atas garis pinggang. Setiap masing-masing ginjal memiliki satu arteri renalis dan satu vena renalis yang secara teratur masuk dan keluar ginjal (Sherwood et al, 2016). Umumnya ginjal pada orang dewasa memiliki panjang 10-12 cm (4-5 inci) dengan lebar 5-7 cm dan memiliki ketebalan 3 cm serta berat 135-150 gram (Tortora and Derrickson., 2012). Batas sisi medial setiap ginjal merupakan suatu lekukan yang disebut hilum atau hilus merupakan tempat lewatnya arteri renalis dan vena renalis, pembuluh limfatik, saraf, dan ureter yang membawa urin akhir dari ginjal ke kandung kemih, tempat urine disimpan hingga dikeluarkan. Pembungkus ginjal yaitu kapsul fibrosa atau kapsula ginjal, teksturnya yang keras berguna untuk melindungi struktur dalam ginjal yang rapuh (Guyton and Hall, 2014). Gambar 2.1 Anatomi Ginjal (Guyton and Hall, 2014) Ketika ginjal dibelah menjadi dua dari atas ke bawah, dapat digambarkan kedua daerah utamanya yaitu korteks di bagian luar dan medula di bagian dalam. Medula ginjal ini terbagi atas 8 sampai 10 massa jaringan berbentuk kerucut yang

Welcome message from author
This document is posted to help you gain knowledge. Please leave a comment to let me know what you think about it! Share it to your friends and learn new things together.
Transcript

5
BAB II
TINJAUAN PUSTAKA
2.1 Anatomi Ginjal
Ginjal terletak di belakang rongga abdomen (di antara rongga perut dan
otot punggung) merupakan sepasang organ berbentuk seperti kacang yang terletak
satu di masing-masing sisi kolumna vertebralis, posisinya sedikit di atas garis
pinggang. Setiap masing-masing ginjal memiliki satu arteri renalis dan satu vena
renalis yang secara teratur masuk dan keluar ginjal (Sherwood et al, 2016).
Umumnya ginjal pada orang dewasa memiliki panjang 10-12 cm (4-5 inci)
dengan lebar 5-7 cm dan memiliki ketebalan 3 cm serta berat 135-150 gram
(Tortora and Derrickson., 2012). Batas sisi medial setiap ginjal merupakan suatu
lekukan yang disebut hilum atau hilus merupakan tempat lewatnya arteri renalis
dan vena renalis, pembuluh limfatik, saraf, dan ureter yang membawa urin akhir
dari ginjal ke kandung kemih, tempat urine disimpan hingga dikeluarkan.
Pembungkus ginjal yaitu kapsul fibrosa atau kapsula ginjal, teksturnya yang keras
berguna untuk melindungi struktur dalam ginjal yang rapuh (Guyton and Hall,
2014).
Gambar 2.1 Anatomi Ginjal (Guyton and Hall, 2014)
Ketika ginjal dibelah menjadi dua dari atas ke bawah, dapat digambarkan
kedua daerah utamanya yaitu korteks di bagian luar dan medula di bagian dalam.
Medula ginjal ini terbagi atas 8 sampai 10 massa jaringan berbentuk kerucut yang

6
disebut piramida ginjal. Setiap daerah dari piramida ginjal dimulai pada
perbatasan antara korteks dan medula sampai berakhir di papila, yang menonjol
dan berbentuk seperti corong dalam ruang pelvis ginjal. Batas luar pelvis ginjal
terbagi menjadi kantong-kantong dengan ujung terbuka yang disebut kalises
mayor, kemudian yang meluas ke bawah dan terbagi disebut kalises minor, yang
mengumpulkan urine dari tubulus setiap papila. Dinding kalises, pelvis, dan ureter
terdiri atas bagian kontraktil yang mendorong urine menuju kandung kemih,
tempat urine disimpan sampai dikeluarkan melalui miksi (Guyton and Hall,
2014).
Parenkim dibentuk oleh korteks ginjal dan piramida ginjal pada medula
ginjal yang merupakan bagian fungsional ginjal, terdiri atas unit-unit fungsional
ginjal yang disebut nefron. Dalam ginjal terdapat sekitar 1 juta nefron pada
masing- masing ginjal. Setiap nefron terdapat dua bagian yaitu korpuskulum
ginjal yang merupakan suatu tempat plasma darah disaring dan tubulus ginjal
yang mengalirkan cairan terfiltrasi. Korpuskulum ginjal terdapat dua komponen
yaitu glomerulus (jejaring kapiler) dan kapsul glomerulus (Bowman). Tubulus
ginjal terdiri atas tubulus kontornus proksimalis (TKP), Ansa henle ( lengkung
nefron) dan tubulus kontornus distalis (TKD). Distalis menunjukan bagian tubulus
ginjal yang menjauhi kapsul glomerulus sedangkan proksimalis merupakan bagian
tubulus ginjal yang melekat pada kapsul glomerulus. Ansa henle merupaka bagian
tubulus yang menjulur hingga ke medula ginjal membentuk putaran tajam
berbentuk huruf U hingga kembali ke korteks ginjal (Tortora and Derrickson.,
2012).
2.2 Fisiologi Ginjal
Ginjal berperan penting dalam melakukan berbagi fungsi guna
mempertahankan homeostasis dengan menjaga stabilitas volume, komposisi
elektrolit, dan osmolaritas (konsentrasi solut) CES (Cairan Ekstra Selular). Ginjal
dapat mempertahankan keseimbangan air dan elektroit dengan menyesuaikan
jumlah air dan berbagai konstituen plasma dalam tubuh sebelum di keluarkan
melalui urin. Ginjal mengekskresi produk-produk sisa metabolisme tubuh seperti
urea dari protein, kreatinin dari kreatinin otot, bilirubin dari hemoglobin dan

7
hormon metabolit yang jika dibiarkan akan menumpuk dan bersifat toksik
(Sherwood et al., 2016).
Gambar 2.2. Anatomi nefron ginjal (Sherwood et al., 2016)
Dalam ginjal normalnya sekitar 1.100 ml/menit atau 22% dari curah
jantung darah dapat mengalir pada kedua organ ginjal. Terbentuknya arteri
interlobaris, arteri arkuata, arteri interlobularis (arteri radialis), dan arteriol aferen
menuju kapiler glomerulus disebabkan karena masuknya arteri renalis ke hilum
yang membuat percabangan secara progesif (Guyton and Hall, 2014). Arteriol
aferen dapat mengalirkan darah ke glomerulus. Dalam glomerulus menyatunya
kapiler-kapiler yang lain menyebabkan terbentuknya arteriol eferen yang
membawa darah yang tidak terfiltrasi keluar dari glomerulus dan masuk ke dalam
komponen tubulus. Arteriol eferen kemudian membuat percabangan hingga
membentuk kapiler peritubulus, yang bertugas memasok jaringan dengan darah
dan berperan penting dalam perubahan cairan filtrasi menjadi urin saat terjadinya
pertukaran sistem tubulus dan darah. Tubulus kontornus distalis akan mengalirkan
isinya ke saluran pengumpul (duktus koligentes), yang kemudian duktus berjalan
ke daIam medula untuk mengosongkan isinya yang berupa cairan (urine) ke
dalam pelvis ginjal (Sherwood et al., 2016).

8
Dalam pembentukan urin melibatkan tiga proses dasar yang dilakukan
oleh nefron dan duktus koligentes dalam ginjal. Tiga proses dasar yang terlibat
adalah filtrasi glomerulus, reabsorpsi tubulus, dan sekresi tubulus. Filtrasi
merupakan suatu proses penyaringan plasma bebas protein melalui kapiler
glomerulus ke dalam kapsula bowman. Normalnya plasma yang tersaring dalam
glomerulus sebanyak 20%. filtrasi glomerulus merupakan langkah awal
pembentukan urin. Setiap menit glomerulus mampu menghasilkan 125 mL filtrat
glomerulus (cairan yang difiltrasi) atau dalam 1 hari mampu menghasilkan cairan
terfiltasi 180 liter (sekitar 47,5 galon). ginjal dapat menyaring keseluruhan volume
plasma sebanyak 65 kali sehari sehingga dalam hal ini volume rerata plasma pada
orang dewasa adalah 2,75 liter. Jika tidak terjadi dipertukarkan antara cairan di
dalam tubulus dan darah didalam kapiler peritubulus maka semua plasma akan
menjadi urine (Guyton and Hall, 2014).
Ginjal berperan penting dalam melakukan pekerjaan utama sistem kemih
yaitu berkontribusi pada homeostasis dengan mengatur keseimbangan asam dan
basa, mengatur volume dan tekanan darah menjaga osmolaritas cairan tubuh,
mengubah komposisi darah dengan mengatur konsentrasi ion (Tortora and
Derrickson., 2012).
2.3 Fungsi Ginjal
2.3.1Pengatur keseimbangan asam dan basa
Ginjal berperan dalam mengatur asam basa sebagai organ yang
menyangga cairan tubuh yang mengekskresikan asam serta mengatur simpanan
dapar cairan tubuh. Ion bikarbonat sangat berperan penting dalam membantu
mengatur pH darah guna penyangga ion hidrogen dalam darah. Nilai pH darah
arteri berada pada kisaran 7,35 -7,45 yang mana sistem buffer akan bekerja untuk
mempertahankan ph darah arteri pada kisaran tersebut (Tortora and Derrickson.,
2012).
2.3.2 Mengeluarkan zat sisa metabolisme tubuh
Ginjal berperan dalam mengekskresikan (mengeluarkan) zat sisa
metabolisme seperti asam urat (dari asam nukleat), kreatinin (dari kreatini otot),
urea (dari protein), bilirubin (dari hemoglobin) serta metabolit hormon. Selain itu
ginjal dapat mengekskresikan senyawa asing dari obat-obatan makanan, pestisida

9
dan bahan eksogen merugikan lainnya yang masuk dalam tubuh (Sherwood et al.,
2016).
2.3.3 Mengatur osmolaritas cairan tubuh
Untuk mencegah fluks-fluks osmotik oleh masuk dan keluarnya sel yang
dapat menyebabkan terjadinya pembengkakan atau penciutan sel. Maka ginjal
dapat mempertahankan osmolaritas cairan tubuh yang sesuai melalui regulasi
keseimbangan H2O (Sherwood et al., 2016). Dengan mengatur kehilangan air dan
kehilangan zat terlarut dalam urin secara terpisah, ginjal dapat mempertahankan
osmolaritas darah yang relatif konstan mendekati 300 miliosmol per liter (mOsm /
liter) (Tortora and Derrickson., 2012).
2.3.4 Mengatur produksi hormon
Ginjal menghasilkan dua hormon yaitu calcitriol dalam bentik aktifnya
adalah vitamin D yang berfungsi mengatur homeostasis kalsium dan
erythropoietin yang berfungsi merangsang produksi sel darah merah (Tortora and
Derrickson., 2012). kalsitriol memegang peran penting dalam pengaturan kalsium
dan fosfat sedangkan eritropoietin berperan dalam mengatur keseimbangan
eritrosit (Guyton and Hall, 2014).
2.3.5 Mengatur volume dan tekanan darah
Ginjal mengatur volume darah dengan menghilangkan air dalam urin.
Peningkatan volume darah akan meningkatkan tekanan darah. Ginjal akan
membantu mengatur tekanan darah dengan mengeluarkan enzim renin yang aktif
dalam jalur renin-angiotensin-aldosteron. Peningkatan renin dapat mengaktifkan
angiotensinogen yang menghasilkan angiotensin I, yang mana oleh angiotensin
converting enzyme diubah menjadi angiotensin II yang dapat menyebabkan
peningkatan tekanan darah (Tortora and Derrickson., 2012).
2.3.6 Melaksanakan Sintesis Glukosa.
Seperti hati, ginjal juga dapat menggunakan asam amino glutamin dalam
proeses glukoneogenesis suatu proses sintesis molekul glukosa baru, yang
kemudian glukosa tersebut dilepaskan ke dalam darah untuk membantu
mempertahankan kadar glukosa darah normal (Tortora and Derrickson., 2012).
2.4 Tinjauan Tentang CKD (Chronic Kidney Disease)
2.4.1 Definisi CKD (Chronic Kidney Disease)

10
Chronic Kidney Disease (CKD) atau penyakit ginjal kronik menurut
National Kidney Foundation merupakan masalah kesehatan masyarakat di
seluruh dunia dengan peningkatan insiden dan prevalensi. Didefinisikan sebagai
suatu penyakit yang disebabkan oleh kerusakan ginjal atau kelainan struktur dan
fungsi ginjal yang terjadi selama lebih dari 3 bulan (Bomback, A. S. & Bakris,
2011). Kelainan struktur atau fungsi ginjal dicerminkan dengan adanya penanda
kerusakan ginjal seperti penurunan Glomerular Filtration Rate (GFR) hingga <60
mL / menit / 1,73 m2 serta tingginya rasio albumin-kreatinin (ACR) ≥ 30mg / g
dan laju ekskresi albumin ≥ 30 mg / 24 jam (Reilly Lukela et al., 2019).
2.4.2 Klasifikasi CKD (Chronic Kidney Disease)
Chronic Kidney Disease (CKD) dapat di klasifikasikan berdasarkan atas 2
hal yaitu derajat (stage) penyakit dan etiologi atau penyebab dari ginjal kronik.
Derajat (stage) penyakit meliputi GFR dan peningkatan albuminuria (Sudoyo et
al, 2014). Menurut Clinical Practice Guideline Update on Diagnosis, Evaluation,
Prevention and Treatment of CKD. Penyakit ginjal kronik di klasifikan kategori
penyebab (C), kategori GFR (G) ; G1-G5, dan kategori Albuminuria (A); A1-A3,
yang disingkat CGA (KDIGO, 2016).
Tabel II.1. Klasifikasi CKD berdasarkan kategori GFR dan albuminuria
Kategori
GFR
GFR
(ml/min/
1.73𝒎𝟐)
Keterangan
G1 > 90 Normal atau tinggi
G2 60-89 Sedikit menurun
G3a 45-59 Sedikit menurun hingga cukup menurun
G3b 30-34 Cukup menurun hingga sangat menurun
G4 15-29 Sangat menurun
G5 < 15 Gagal ginjal
Kategori
Albumin
AER
( mg / 24 Jam )
ACR
(mg / g )
Keterangan
A1 < 30 < 30 Normal hingga sedikit meningkat
A2 30-300 30-300 Cukup meningkat

11
A3 >300 >300 Sangat meningkat
Sumber : (Reilly Lukela et al., 2019)
GFR = Glomerular Filtration Rate
AER = Albumin Excretion Rate
ACR = Albumin-to-Creatinine Ratio
Dua rumus yang biasa digunakan untuk menghitung nilai GFR adalah
Rumus Cockcroft-Gault dan rumus MDRD (Aurora, 2012).
Rumus Cockcroft-Gault :
GFR = (𝟏𝟒𝟎−𝑼𝒔𝒊𝒂)𝒙 𝑩𝑩
𝟕𝟐 𝒙 𝑺𝒄𝒓 𝒙 𝑲𝒐𝒏𝒔𝒕𝒂𝒏𝒕𝒂
Keterangan :
Scr : Klirens kreatinin (bersihan kreatinin) dalam ml/menit
U : Umur dalam tahun
BB : Berat badan dalam kilogram
Cr : Nilai kreatinin serum (darah) dalam mg/dL
Konstanta : Laki-laki = 1
Perempuan = 0,85
Rumus MDRD (Modification of Diet in Renal Disease) merupakan
suatu rumus yang menggunakan studi persamaan modifikasi diet pada
penyakit ginjal :
GFR = 186 × (Scr)-1,154 × (Age)-0,203 × (0,742 jika pasien wanita)
× (1,212 jika pasien amerika atau afrika)
Keterangan :
Scr: Klirens kreatinin (bersihan kreatinin) dalam ml/menit
Age: Umur
GFR: Glomerular Filtration Rate
Peningkatan ekskresi albumin urin dapat mencerminkan disfungsi endotel
tidak secara pasti mengindikasikan penyakit ginjal namun, karena CKD dan
disfungsi endotel keduanya terkait dengan peningkatan resiko kardiovaskular
sehingga skrining albuminuria harus dilakukan secara rutin untuk semua pasien
dengan hipertensi. Standar untuk mengukur ekskresi albumin urin adalah melalui
pengumpulan urin 24 jam. Tingkat ekskresi albumin urin yang normal adalah
kurang dari 20 mg / hari. ekskresi albumin persisten antara 30 dan 300 mg / hari
yang disebut mikroalbuminuria, sementara ekskresi albumin > 300 mg / hari
dianggap proteinuria terbuka atau makroalbuminuria (Bomback, A. S. & Bakris,
2011).
Ketika Urine Albumin-to-Creatinine Ratio (UACR) atau kadar rasio
albumin di kreatinin urin di atas 30 mg / g dalam waktu selama lebih dari 3 bulan
merupakan suatu keadaan abnormal. Mikroalbuminuria adalah penanda disfungsi
endotel dan juga merupakan faktor risiko yang independen untuk kejadian

12
penyakit ginjal kronik. Makroalbuminuria atau proteinuria, didefinisikan sebagai
ekskresi albumin yang berkelanjutan dengan nilai lebih dari 300 mg / hari (atau
UACR 300 mg / g), dikaitkan dengan resiko kardiovaskular yang jauh lebih tinggi
dan jelas menunjukkan adanya penyakit ginjal (Bomback, A. S. & Bakris, 2011).
2.4.3 Epidemiologi CKD
Penyakit ginjal kronik telah berkembang pesat dalam beberapa dekade
terakhir, prevalensinya lebih meluas secara global. Lebih dari 20 juta orang
Amerika menderita, dan akhirnya meninggal, karena penyakit ginjal kronis.
Berdasarkan data dari National Institute Of Diabetes And Digestive And Kidney
Diseases (NIDDK) biaya tahunan perawatan dialisis pasien dengan penyakit
ginjal stadium akhir meningkat setiap tahunnya (Aurora, 2012) . 10,9% dari
populasi warga amerika serikat atau sekitar 19 juta warga amerika yang berusia 20
tahun atau lebih mengalami CKD. Terdapat 150 kasus / juta nefropati diabetik, 80
kasus / juta nefropati hipertensi dan 22 kasus / juta glomerulonefritis. Pada kasus
ESRD dilaporkan terdapat 106.000 kasus dengan jumlah pasien dialisis 341.000
pasien dan 143.693 pasien transplantasi ginjal (Dipiro et al., 2015). Di Malaysia
diperkirakan terdapat 1800 kasus penyakit gagal ginjal pertahunnya. Di negara-
negara berkembang lainnya diperkirakan terdapat sekitar 40-60 insiden kasus
perjuta penduduk pertahun (Sudoyo et al., 2014).
Gambar 2.3 Grafik pasien Hemodialisis pada tahun 2007-2017
Menurut PERNEFRI (Perkumpulan Nefrologi Indonesia) dalam 10th
Report Of Indonesian Renal Registry tahun 2017 jumlah pasien CKD di Indonesia
terus meningkat dari tahun ke tahun sejalan dengan peningkatan jumlah unit
hemodialisis. Tercatat pada tahun 2017 jumlah pasien baru dan pasien aktif yang
menjalani terapi hemodialisis meningkat tajam. Diketahui pasien baru adalah
pasien yang pertama kali menjalani dialisis pada tahun 2017 sedangkan pasien

13
aktif adalah seluruh pasien baik pasien baru tahun 2017 maupun pasien lama dari
tahun sebelumnya yang masih menjalani hemodialisis rutin. Jumlah pasien baru
sebesar mencapai 30.831 pasien sedangan jumlah pasien aktif sebesar 77.892
pasien dengan jumlah unit hemodialisi mencapai 433 unit yang di perkirakan akan
terus meningkat. Proporsi pasien laki-laki lebih banyak dibandingkan wanita yang
didoagnosa CKD dengan persentasi 56% untuk pasien laki-laki dan 44% untuk
pasien wanita (Indonesian Renal Registry, 2017).
2.4.4 Etiologi CKD
Ada beberapa faktor yang dapat menyebabkan kerusakan ginjal seperti
susceptibility factors (faktor kerentanan) faktor yang dapat meningkatkan risiko
penyakit ginjal namun tidak secara langsung menyebabkan kerusakan ginjal.
Yang termasuk dalam kategori ini; lanjut usia, penurunan massa ginjal dan berat
lahir yang rendah, riwayat keluarga, ras atau etnis minoritas, pendapatan rendah
atau pendidikan, peradangan sistemik, dan dyslipidemia. Initiation factors (faktor
inisiasi) yaitu faktor yang secara langsung mengakibatkan kerusakan ginjal dan
dapat dimodifikasi dengan terapi obat. Yang termasuk dalam kategori ini; diabetes
melitus, hipertensi, glomerulonefritis, penyakit ginjal polikistik, granulomatosis,
penyakit vaskular, dan nefropati virus human immuno deficiency (HIV).
Progression factors (faktor progresif) faktor yang mempercepat penurunan
fungsi ginjal setelah inisiasi kerusakan ginjal. Yang termasuk dalam kategori ini;
glikemia pada penderita diabetes, hipertensi, proteinuria, hiperlipidemia, obesitas,
dan merokok (Dipiro et al., 2015).
Gambar 2.4 Proporsi (%) etiologi pada CKD (Indonesian Renal Registry,
2017)

14
Saat ini penyebab CKD menjadi bagian yang menarik perhatian, sangat
penting mengetahui penyebab tejadinya CKD dalam pengobatan (Himmelfarb &
Ikizler, 2019). Penyebab yang paling umum adalah hipertensi, diabetes melitus
dan glomerulonefritis (Reilly Lukela et al., 2019).
2.4.4.1 Hipertensi
Hipertensi menjadi salah satu penyebab utama terjadinya CKD hal ini
disebabkan karena tingginya tekanan darah pada pembuluh darah ginjal. Tekanan
darah yang tidak terkontrol akan meningkatkan tekanan intraglomerular, yang
dapat menggangu filtrasi glomerulus. Hal ini berakibat pada kerusakan
glomerulus yang dapat mengakibatkan tingginya filtrasi protein sehingga adanya
ketidak normalan jumlah protein dalam urin atau biasa disebut proteinuria atau
mikroalbuminuria. Merupakan salah satu penanda adanya CKD. Hubungan antara
CKD dan hipertensi bersifat siklis sebab CKD dapat berkontribusi dalam
hipertensi, dan tingginya tekanan darah atau hipertensi dapat menyebabkan
penurunan fungsi ginjal akibat rusaknya pembuluh darah ginjal (Buffet &
Ricchetti, 2012).
2.4.4.2 Diabetes melitus
Diabetes melitus menjadi penyebab tertinggi nomor dua pada CKD,
transmembrane glucose transporters (GLUT) receptors atau reseptor transpor
glukosa tidak memfasilitasi transportasi glukosa intraseluler di ginjal sehingga
terjadinya hiperfiltrasi pada glomerulus yang menyebabkan terjadinya
peningkatan reabsorpsi glukosa pada tubulus proksimal. Diabetes menginduksi
perubahan struktural, termasuk penebalan membran dasar glomerulus, hilangnya
podosit dengan denuding membran basal glomerulus, dan peningkatan proliferasi
sel-sel mesangial. Hiperglikemi yang terus tidak terkontrol mengakibatkan produk
akhir glikosilasi seperi pengendapan protein yang menjadi alasan berkembangnya
proteinuria. Secara klinis ini akan berdampak pada penurunan GFR dan berakhir
dengan keadaan CKD (Himmelfarb & Ikizler, 2019).
2.4.4.3 Glomerulonefritis
Glomerulonefritis merupakan suatu terminologi umum yang
menggambarkan adanya inflamasi pada glomerulus, ditandai oleh proliferasi sel-
sel glomerulus akibat proses imunologi. Glomerulonefritis terbagi atas akut dan

15
kronis. Glomerulonefritis merupakan penyebab utama terjadinya gagal ginjal
tahap akhir dan tingginya angka morbiditas pada anak maupun pada dewasa.
Sebagian besar glomerulonefritis bersifat kronis dengan penyebab yang tidak jelas
dan sebagian besar bersifat imunologis (Arsid et al., 2019).
Glomerulonefritis akut adalah suatu penyakit yang ditandai dengan gejala
yang mendadak dengan gejala demam, edema di sekitar mata, hipertensi dan
hematuria. Glomerulonefritis kronis merupakan prognosis yang lebih buruk
daripada glomerulonefrtis akut dan sering berakhir dengan penyakit ginjal. Gejala
dimulai dengan adanya pengendapan kompleks imun di dalam glomerulus.
Glomerulonefritis kronik dengan pemeriksaan menunjukkan adanya hematuria,
proteinuria, glukosuria sebagai akibat dari disfungsi tubulus dan beragam silinder.
Sindrom nefrotik ditandai dengan proteinuria masif yaitu lebih besar dari 3,5
g/hari, kadar albumin rendah, kadar lemak serum tinggi dan edema (Strasinger,
2016).
2.4.5 Patofisilogi CKD
Faktor yang mendasari jalur ini adalah kehilangan massa nefron,
hipertensi kapiler glomerulus dan proteinuria. Paparan terhadap faktor resiko
yang terus menerus akan menyebabkan kerugian pada massa nefron, akibatnya
terjadinya hipertrofi yang mengkompensasi hilangnya fungsi ginjal dan massa
nefron. hipertrofi dapat menyebabkan perkembangan hipertensi intraglomerular
yang dimediasi oleh terbentuknya angiotensin II. Angiotensin II merupakan
vasokonstriktor poten arteriol aferen dan eferen, tetapi lebih mempengaruhi
arteriol eferen, menyebabkan peningkatan tekanan dalam kapiler glomerulus dan
akibatnya peningkatan filtrasi. Tingginya tekanan intraglomerular dapat merusak
fungsi ukuran selektif dari penghalang permeabilitas glomerulus yang
menyebabkan peningkatan pada ekskresi albumin atau proteinuria. Peristiwa ini
pada akhirnya menyebabkan jaringan parut interstitium, hilangnya struktural dari
unit nefron secara progesif, dan pengurangan GFR (Dipiro et al., 2015).
Adanya peningkatan aktifitas Renin-angiotensin aldosteron turut serta
dalam terjadinya hiperfiltrasi, sklerosis dan progesifitas CKD. Beberapa kejadian
yang dianggap berpengaruh terhadap progesifitas penyakit ginjal kronik adalah
albuminuria, hipertensi, hiperglikemia, dan dislipidemia. Pada stadium awal

16
penyakit ginjal kronik menunjukan nilai GFR yang masih normal atau meningkat
namun secara perlahan akan terjadi peningkatan urea dan kreatinin seum akibat
penurunan fungsi nefron yang progesif. Secara perlahan juga dapat menurunkan
GFR hingga dapat mengakibatkan komplikasi yang lebih serius dan pasien
memerlukan terapi pengganti ginjal sepeti dialisis atau transplantasi ginjal
(Sudoyo et al., 2014)
Gambar 2.5 Patogenesis CKD (Wong, 2013)
Pada dasarnya ketika setengah dari nefron total hilang, CKD berkembang
dengan cara yang sama tanpa memandang etiologi. Hiperfiltrasi yang terjadi di
glomerulus mengaktifkan Renin Angiotensin Aldosterone System (RAAS) serta
meningkatkan permeabilitas membran. Peningkatan tekanan tersebut yang dapat
merusak endotel serta sawar filtrasi glomerulus dalam ginjal, dari proses tersebut
akan berlanjut pada terjadinya lolosnya protein dan senyawa makromolekul lainya
yang ditemukan dalam urin (proteinuria atau mikroalbuminuria). Aktifnya RAAS

17
dan tingginya serapan protein di tubulus menyebabkan peradangan dan fibrosis
glomerulus dan tubulus. Pada akhirnya menyebabkan penurunan GFR secara
progresif dan komplikasi sistemik terjadi (Wong, 2013).
RAAS memainkan peran penting dalam hipertensi terkait CKD. RAAS
mempunyai efek kuat pada kontrol tekanan darah dan pada organ target kerusakan
akibat hipertensi. Ia juga mengontrol keseimbangan cairan dan elektrolit efek
terkoordinasi pada jantung, pembuluh darah, dan ginjal. Aktivasi RAAS dapat
menyebabkan vasokonstriksi yang dimediasi oleh angiotensin II serta retensi
garam yang dimediasi aldosteron, sehingga meningkatkan kedua resistensi perifer
total dan volume darah. Angiotensin II juga dapat mempotensiasi reabsorpsi
natrium, meningkatkan aktivitas sistem saraf simpatis (SNS) dan RAAS dapat
mengganggu pertahanan tekanan perfusi intraglomerular dan GFR (Georgianos &
Sarafidis, 2016).
2.4.6 Diagnosa CKD
Secara umum diagnosa pada CKD membutuhkan adanya penurunan fungsi
ginjal selama 3 bulan atau lebih dan bukti kerusakan ginjal (misalnya
Albuminuria atau biopsi abnormal) atau GFR <60 mL / menit / 1,73 𝑚2
(Georgianos & Sarafidis, 2016) . Pemeriksaan laboratorium sangat membantu
dalam mengidentifikasi dan mengevaluasi fungsi ginjal. Pada saat ini telah
dikembangkan beberapa pemeriksaan laboratorium yang bertujuan untuk menilai
fungsi ginjal. Pemeriksaan laboratorium tersebut antara lain:
Pemeriksaan Urinalisis : merupakan pemeriksaan awal pada gangguan
penyakit ginjal kronik dengan kerusakan metabolisme (Strasinger, 2016).
Warna : Kuning pucat - kuning
Kejernihan : jernih tidak terlihat partikulat, transparan
Berat Jenis : 1,015 - 1,030
pH : 4,5 – 8,0
Kadar Kreatinin :Kreatinin merupakan zat nonprotein nitrogen sebagai
hasil metabolisme kreatin otot, zat endogen yang difiltrasi bebas, tidak
mengalami reabsorbsi ditubulus ginjal, tetapi sejumlah kecil kreatinin
disekresi oleh sel tubulus ginjal. Kadarnya di plasma relatif konstan dan
klirensnya dapat diukur sebagai indikator laju filtrasi glomerulus.

18
Nilai kreatinin serum normal: 0,6 – 1,3 mg/dL.
Kreatinin serum > 1,5 mg/dL menunjukkan telah adanya gangguan fungsi
ginjal (Rahmawati, 2018).
Klirens Kreatinin :merupakanvolume plasma yang dibersihkan dalam
waktu tertentu. Klirens kreatinin dilaporkan dalam mL/menit, merupakan
penilaian fungsi ginjal berdasarkan laju filtrasi glomerulus
Laki-laki : 97 mL/menit – 137 mL/menit per 1,73m2
Perempuan : 88 mL/menit – 128 mL/menit per 1,73m2
eGFR : >60/mL/menit/1,73 m2 (Verdiansah, 2016).
BUN (Blood Urea Nitrogen) : suatu pemeriksaan kadar nitrogen ureum
darah atau BUN yang dilakukan dengan cara mengukur konsentrasi
nitrogen di dalam plasma darah untuk mendeteksi kelainan fungsi ginjal.
Pasien penyakit ginjal kronik mengalami peningkatan pada nilai BUN.
Nilai BUN normal pada orang dewasa : 10-20 mg/dL (Pagana et al.,
2015).
Pemeriksaan Cystatin C :Cystatin C adalah protein berat molekul rendah
yang diproduksi oleh sel-sel berinti. Cystatin C terdiri dari 120 asam
amino. Pengukuran cystatin C mempunyai kegunaan yang sama dengan
kreatinin serum dan klirens kreatinin untuk meme riksa fungsi ginjal.
Kebalikan dari klirens kreatinin kadar cystatin C dalam darah yang
meningkat akan menunjukkan adanya penurunan fungsi ginjal. kadar
Cystatin–C darah normalnya = 0,37 – 1,33 mg/dl (Rahmawati, 2018)
Anion Gap :suatu pemeriksaan untuk mengukur jumlah kation dan anion
yang berguna dalam mempertahankan keseimbang ekstraseluler. Serum
anion gap (SAG) dapat digunakan untuk menjelaskan penyebab asidosis
metabolik. Tinggi kadar anioin gap (>17 mEq/L [>17 mmol/L]) hadir
pada pasien penyakit ginjal kornik dengan stadium 4 atau 5 karena
akumulasi anion organik, fosfat. Serum anion gap dapat dihitung dengan
rumus :
SAG = [Na+] − [Cl−] − [HCO3)
Anoin gap normal adalah sekitar 9 mEq/L (9 mmol/L) dengan kisaran 3
hingga 11 mEq/L (3–11 mmol/L) (Dipiro et al., 2015). Menurut

19
Rahmawati, 2018 berikut nilai normal ion yang digunanakan dalam
perhitungan anion gap:
Kalium (K+ ) : 3,5 – 5 meq/L.
Natrium (Na+) : 136 – 146 meq/L.
Klorida (Cl-) : 95 – 107 mmol/L
Fosfat : 2,5 – 4,5 mg/dl.
Bikarbonat : 20 – 28 mmol/L
Kalsium (Ca) : 8,8 – 10,2 mg/dl.
2.4.7 Meninfestasi Klinik CKD
Ginjal yang rusak akan mempunyai dampak yang merugikan pada sistem
organ lainnya, terutama pada pengembangan ESRD. Pada pasien CKD stadium 1
dan 2 biasanya tidak terdapat gejala yang terkait (Dipiro et al., 2015). Pada CKD
stadium 2 dengan penurunan ringan pada rentang GFR 60-89 mL/ menit /1,73m2,
dengan tanda asimtomatik, kemungkinan hipertensi, pemeriksaan darah biasanya
dalam batas nomal. CKD pada stadium 3 dengan adanya penurunan GFR 30-59
mL/ menit /1,73 m2 yang disertai dengan hipertensi, kemungkinan anemia,
keletihan dan anoreksia, nyeri tulang, kenaikan ringan pada BUN dan serum
kreatinin. Pada CKD stadium 4 dengan penurunan berat pada GFR pada rentang
15-29 mL/menit/1,73 m2 disertai dengan hipertensi, anemia, malnutrisi, edema,
asidosis metabolik, peningkaan BUN dan serum kreatinin (Webster et al., 2017).
Pada kejadian ESRD dengan nilai GFR <15mL/ menit /1,73 m2 , adanya
kebutuhan terapi penggantian ginjal untuk keberlangsungan hidup dan sering
disertai dengan gagal ginjal dengan azotemia dan uremia nyata, anemia, asidosis
metabolik, osteodistrofi, neuropati dan disertai hipertensi, retensi cairan dan
kerentanan terhadap infeksi (Marriott et al., 2012).
2.4.8 Komplikasi pada CKD
2.4.8.1 Hiperkalemia
Ginjal memainkan peran yang dominan dalam homeostasis kalium,
Mekanisme homeostasis menjaga konsentrasi K+ plasma antara 3,5 dan 5,0
mEq/L. Pada pasien CKD, hiperkalemia adalah masalah yang serius pada
penyakit ginjal kronik. Terjadi penurunan ekskresi K+ yang menyebabkan asupan
K+ berlebihan. Asupan makanan serta obat-obatan yang dapat mempengaruhi

20
sumbu renin angiotensin aldosteron juga merupakan penyebab utama
hiperkalemia. Aldosterone memiliki jurusan mempengaruhi ekskresi kalium sebab
adanya transport K+ aldosteron yang dimediasi mengalami peningkatan sehingga
terjadi kelainan pada sistem renin-angiotensin aldosteron dapat menyebabkan
hipokalemia dan hiperkalemia. Dikatakan hiperkalemia jika kadar kalium plasma
5,5 mEq/L dan jika kadar kalium plasma > 6,0 mEq/L menandakan hiperkalemia
berat (Jameson & Loscalzo, 2013).
2.4.8.2 Hipernatremia
Hipernatremia merupakan suatu sindrom tonisitas plasma yang
menyebabkan perubahan rasio perturakan total natrium tubuh dengan total air
tubuh. Ginjal mengatur ekskresi air melalui mekanisme umpan balik dengan
hipotalamus, sehingga osmolalitas serum tetap relatif konstan. Osmolalitas
plasma sebagian besar ditentukan oleh konsentrasi natrium dan anion klorida
(Dipiro et al., 2015). Hipernatremia didefinisikan sebagai peningkatan plasma
Konsentrasi Na + hingga > 145 mEq/L. Hipernatremia biasanya merupakan hasil
dari gabungan air dan defisiensi elektrolit, dengan hilangnya H2O pada orang
memiliki kadar Na+ berlebih. Hipernatremia dapat terjadi setelah kehilangan air
karena asupan natrium ikut terekresi dalam urin sehingga kadar natrium dalam
darah tidak seimbang. Hal ini dapat menyebabkan hipertensi sebab natrium dapat
mempengaruhi tekanan darah (Jameson & Loscalzo, 2013).
2.4.8.3 Asidosis Metabolik
Salah satu fungsi ginjal adalah untuk mengatur pH darah melalui sekresi
ion hidrogen, reabsorpsi natrium dan bikarbonat, dan produksi amonia, yang
bertindak sebagai penyangga titrasi asam untuk menghilangkan ion hidrogen yang
diproduksi dalam proses metabolisme dan regenerasi bikarbonat. Pada CKD
terjadi penurunan fungsi ginjal sehingga mekanisme ini menjadi terganggu, dan
menyebabkan gangguan asidosis metabolik. Asidosis metabolik merupakan
gangguan yang umum terjadi pada CKD stadium lanjut. Keadaan gangguan
asidosis metabolik ini mungkin dalam dapat diatasi oleh penyangga dari tulang,
akan tetapi penyangga ini dapat meningkatkan dalam kerusakan skeletal dan
tulang pada kasus CKD (Porth, 2015). Faktor utama terjadinya asidosis metabolik
adalah penurunan ekskresi asam pada ginjal yang ditambah dengan pengurangan

21
produksi bikarbonat. Penurunan serum bikarbonat ada kaitannya dengan
penurunan pH darah (asidosis metabolik) sering terjadi namun tidak dapat
diabaikan dalam CKD (Raghavan & Eknoyan, 2014).
2.4.8.4 Anemia
Salah satu gangguan hematologi dalam kasus CKD adalah anemia, yang
merupakan suatu kondisi yang disebabkan oleh pengurangan produksi
erythropoietin juga kekurangan zat besi dan karnitin, vitamin B12, dan folat, serta
kehilangan darah. Pada penyakit ginjal kronik penggunaan erythropoietin dan zat
besi untuk mengembalikan kadar hemoglobin (Bomback, A. S. & Bakris, 2011).
Anemia telah mendapat perhatian pada CKD stadium 3 dan bahkan pada CKD
stadium 4 anemia hampir selalu hadir menyertai (Jameson & Loscalzo, 2013).
Menurut KDIGO dikatan anemia jika kadar hemoglobin (Hb) kurang dari 13 g /
dL (130 g / L; 8.07 mmol / L) untuk pria dewasa dan kurang dari 12 g / dL (120 g
/ L; 7,45 mmol / L) untuk wanita dewasa (Dipiro et al., 2015).
2.4.8.5 Gangguan mineral dan tulang pada CKD
Pada awal penyakit ginjal kronis terjadi gangguan kalsium, fosfat, dan
vitamin D. hal ini disebabkan karena adanya gangguan dalam regulasi ginjal pada
kadar kalsium dan fosfat, aktivasi vitamin D, dan regulasi tingkat hormon
paratiroid. Pada CKD terjadi penurunan fungsi ginjal yang menyebabkan ekskresi
fofat terganggu sehingga kadar fostat dalam serum meningkat. Penurunan fungsi
ginjal juga menyebabkan calcitriol dalam bentuk aktif vitamin D dan juga kadar
serum kalsium menurun. Penurunan kadar serum kalsium, dapat merangsang
pelepasan parathyroid hormone (PTH). Meningkatnya PTH akan meningkatkan
resorpsi dan pelepasan mineral dari tulang (Jameson & Loscalzo, 2013).
2.4.8.6 Edema
Pada penyakit ginjal kronik adanya penumpukan cairan dalam tubuh
karena gangguan keseimbangan tekanan osmotik pembuluh darah. Perpindahan
cairan dari intravaskular menuju ekstravaskular yang memicu terjadinya udem.
Gangguan keseimbangan elektrolit seperti tingginya kadar natrium dan air akibat
terganggunya sistem ekskresi serta proteinuria menyebabkan tubuh mengalami
hipoalbumin menjadi alasan terganggunya tekanan osmotik tersebut (McPhee et
al., 2014). Pada kondisi tersebut diperlukan suatu agen osmotik yang dapat

22
mempengaruhi keseimbangan air dan juga mempunyai keterkaitan dengan
peningkatan ekskresi natrium yang secara bersamaan dapat mengakibatkan
hilangnya air dan pengurangan volume ekstraselular (Rosenfeld et al., 2014).
Agen osmotik yang dapat digunakan berupa golongan diuretik (Dipiro et al.,
2015).
2.4.8.7 Hipertensi
Hipertensi dapat berakibat pada kegagalan ginjal yang mana hipertensi
pada dasarnya merusak pembuluh darah, jika pembuluh darah yang berada dalam
ginjal mengalami tekanan darah yang tidak terkontrol maka pembuluh darah
tersebut akan tertekan dan dapat mengganggu fungsi ginjal. Ginjal mempunyai
Fungsi utama yaitu sebagai sistem penyaring untuk membuang kelebihan air dan
limbah di dalam darah. Fungsi penyaringan ini dijalankan oleh jutaan pembuluh
darah kecil di dalam ginjal. Tekanan darah yang tidak terkontrol dapat merusak
pembuluh darah dan nefron di dalam ginjal. Nefron yang rusak tidak akan dapat
melakukan tugasnya untuk menyaring limbah, natrium, serta kelebihan cairan
dalam darah. Kelebihan cairan dan natrium yang terdapat dalam aliran darah
memberikan tekanan ekstra pada dinding pembuluh darah, sehingga
meningkatkan tekanan darah (Dharma, 2014).
2.4.9 Tatalaksana terapi CKD
Tujuan dari penatalaksanaan terapi penyakit ginjal kronis adalah untuk
menunda perkembangan CKD, dengan demikian meminimalkan perkembangan
atau keparahan komplikasi terkait termasuk penyakit kardiovaskular. Penggunaan
terapi non farmakologis dan farmakologis diperlukan untuk memperlambat laju
perkembangan CKD dan juga dapat mengurangi kejadian dan prevalensi ESRD
(Dipiro et al., 2015). Penatalaksaan terapi penyakit ginjal kronik meliputi
pencegahan dan terapi terhadap kondisi komorbid (penyakit penyerta),
memperlambat dan mencegah progesifitas fungsi ginjal yang memburuk,
pencegahan dan terapi terhadap komplikasi yang terjadi, pencegahan dan terapi
penyakit kardiovaskular serta terapi pengganti ginjal berupa dialisis atau
transplantasi ginjal pada kondsi ESRD (Sudoyo et al.,2014).

23
2.4.9.1 Terapi Farmakologis Pada CKD
Tabel II. 2 Terapi Komplikasi CKD (Martin & Talbert, 2013).
Komplikasi Farmakoterapi Keterangan
Edema pada CKD Hidroklorotiazid,
Spironolakton,
Furosemid
terapi farmakologis utama
untuk edema, dengan
meningkatkan ekskresi Na+
serta mengurangi cairan
yang terakumulasi di
jarigan.
Proteinuria pada CKD ACE Inhibitor,
ARB, diuretik Baik ACEI dan ARB dapat
mengurangi ekskresi protein
sebesar 35-40%.
Spironolakton
dikombinasikan dengan
ACEI atau ARB dapat
mengurangi proteinuria
lebih besar monitor serum
K+ apabila diberikan
kombinasi ini
Hiperlipidemia Statin Targetkan LDL <100 mg /
dL
Anemia ESA
(Erythropoietin-
stimulating agents)
dan zat besi
Pertimbangkan ESA jika
Hgb antara 9-10 g / dL,
maksimum Hgb = 11,5 g /
dL sesuai untuk kebanyakan
pasien
Pemberian zat besi oral atau
secara IV jika pasien
memiliki gangguan GIT
Asidosis
Metabolik Natrium
Bikarbonat
Tujuannya untuk
mempertahankan serum
HCO3 ≡ 24 mEq / L
Normal serum bikarbonat
22-28 mEq/L
Gangguan mineral dan
tulang pada CKD atau
CKD mineral and bone
disorder (CKD MBD)
Analog vitamin
D(Parikalsitrol),
Terapi pengikat
fosfat (Kalsium
karbonat,
lanthanum
kalkimimetik
Menekan kelenjar paratiroid
untuk menghasilkan sekresi
Hormon Paratiroid (PTH).
Sekresi PTH, serum Ca++
dan fosfat berada pada batas
normal.
Hiperkalemia Ca. gluconas ,
dekstrosa, insulin memberikan efek yang
terlihat dalam menurunkan
kadar 𝑘+ tetapi diperlukan
pemantauan efek samping
hipoglikemia

24
2.4.9.1.1 Hipertensi pada CKD
Hipertensi atau tekanan darah tinggi didefinisikan sebagai kenaikan
tekanan darah arteri yang meningkat secara persisten. Tekanan darah arteri
merupakan suatu tekanan di dinding arteri yang dapat diukur dalam milimeter
merkuri (mm Hg). Tekana darah arteri meliputi tekanan darah sistolik (SBP) dan
tekanan darah diastolik (DBP) (Dipiro et al., 2015). Hipertensi dapat disebut
sebagai “silent killer” (pembunuh diam-diam) sebab tidak menunjukan tanda
peringatan atau gejala yang jelas sebelum diagnosis. Tekanan darah arteri
dipertahankan pada nilai SBP dari 130 – 139 mmHg dan DBP dari 85 – 89
mmHg, sebab kenaikan tekanansistolik maupun diastolik akan mengkompensasi
perkembangan CKD (Oktaviarini et al., 2019).
Tabel II.3 Klasifikasi Hipertensi menurut JNC 7 (Weir & Lerma., 2015).
Tekanan sistolik / diastolik Kategori
<120 / 80 Normal
120-135 / 80-89 prehipertensi
>140/90 hipertensi
140-159 / 90-99 Hipertensi tahap 1
>160/100 Hipertesni tahap 2
Terdapat keterkaitan antara kenaikan tekanan darah dan penyakit ginjal
kronis sebab tingkat tekanan darah yang dicapai berkorelasi dengan pelestarian
fungsi ginjal pada pasien CKD. Studi yang telah dilakukan menunjukan
penurunan tekanan darah dapat memperlambat perkembangan CKD (Dipiro et al.,
2015). Hipertensi dan CKD merupakan hubungan dua arah: CKD menyebabkan
hipertensi, dan hipertensi menyebabkan CKD. Hipertensi merupakan salah satu
faktor pencetus dari CKD, yang merupakan kondisi yang ireversibel / tidak dapat
kembali. Hipertensi akan menyebabkan vasokonstriksinya pembuluh darah
sehingga akan menurunkan pasokan darah yang menuju ginjal. Menurut Renal
Data System Amerika Serikat, hipertensi dilaporkan sebagai penyebab utama
kedua dari insiden ESRD. Tingkat keparahan hipertensi dalam CKD

25
meningkatkan risiko ESRD sehingga meningkatkan perkembangan CKD dari
komplikasinya. Manajemen terapi hipertensi pada pasien CKD menjadi hal utama
yang harus dilakukan (Himmelfarb & Ikizler, 2019).
Penyakit hipertensi tidak dapat disembuhkan, namun dapat dikendalikan.
Penderita hipertensi biasanya disertai oleh penyakit penyerta. Umumnya,
golongan obat antihipertensi yang dikenal yaitu, diuretik, ACEI, ARB, Calcium
Channel Blocker (CCB), Alfa dan Beta bloker dapat membantu untuk mencapai
tujuan tekanan darah < 140/90 mmHg atau < 130/80 mmHg (Sonya.A.P, Bagus,
2019).
Gambar 2.6 Algoritma Hipertensi pada CKD (Dipiro et al., 2015)
Pada penyakit ginjal kronik dengan atau tanpa diabetes, terjadi penurunan
fungsi ginjal yang disebabkan oleh hipertensi. Tekanan darah tinggi dapat

26
berkontribusi lebih awal pada CKD dengan hasil akhir yang merugikan. Pada
pasien CKD tekanan darah yg diharapkan dapat dicapai adalah < 140/90 mmHg
dan <130/80 untuk pasien dengan DM dan albuminuria. Terapi awal yang dapat
diberikan berupa golongan ACEI atau ARB, jika tekanan darah masih tinggi maka
diberikan dapat juga diberi terapi tambahan CCB/ diuretik (Abraham G.et al.,
2017). Setelah pemberian 3 kombinasi antihipertensi namun tekanan darah pasien
masih berada di atas target, pertimbangkan penambahan Alfa bloker, beta bloker
dan vasodilator harus terus di monitor terkait efek samping yang mungkin terjadi
yaitu hipotensi, takikardi dan nyeri kepala (Steddon et al., 2014).
2.4.9.1.1.1 RAAS Inhibitor
Renin adalah suatu enzim yang dilepaskan sebagai respon penurunan
tekanan ateri aferen, penurunan kadar natrium dan aktifasi sistem saraf simpatik.
pada pasien dengan CKD. Renin menyebabkan pembelahan protein
angiotensinogen, yang diproduksi oleh hati, untuk menghasilkan angiotensin I.
Angiotensin I diubah menjadi angiotensin II oleh Angiotensin Converting Enzyme
(ACE) (Marriott et al., 2012). Angiotensin II memiliki dua efek farmakologis
yang utama. Pertama, sebagai pemicu produksi hormone aldosterone pada
glumerulosa korteks adrenal dan pelepasan hormone antidiuretik (ADH).
Aldosteron dan ADH dapat menurunkan pengeluaran air dari tubuh, sehingga
dapat mengakibatkan meningkatnya volume cairan dan tekanan darah (Saladin et
al., 2018).
Renin Angiotensin Aldosterone System (RAAS) memainkan peran penting
dalam pengaturan tekanan darah, volume cairan, dan keseimbangan natrium.
Aktivitas RAAS yang berlebihan berkontribusi pada patogenesis berbagai kondisi
klinis termasuk perkembangan CKD. Penggunaan inhibitor RAAS sebagai terapi
ganda atau monoterapi pada berbagai tahap penyakit ginjal. Studi eksperimental
dan klinis telah menunjukkan inhibitor RAAS mencegah proteinuria, fibrosis
ginjal dan penurunan fungsi ginjal yang lambat dan dengan demikian memainkan
peran protektif pada tahap awal dan akhir penyakit ginjal. ACEI, ARB dan
Inhibitor renin merupakan jenis inhibitor RAAS (Weir et al., 2015)

27
Gambar 2.7 Aksi dari Renin Inhibitor; Ace inhibitor; dan ARB (Katzung, 2012).
RAAS adalah sekelompok obat yang bekerja dengan menghambat sistem
renin-angiotensin-aldosterone dan termasuk inhibitor enzim pengonversi
angiotensin (ACEI), penghambat reseptor angiotensin (ARB), dan inhibitor renin.
ACE inhibitor dan ARB biasanya digunakan dalam pengobatan pasien dengan
hipertensi, gagal jantung, penyakit ginjal kronis, dan pasien yang menderita infark
miokard. Inhibitor renin langsung dapat dipertimbangkan pada pasien hipertensi
jika inhibitor ACE atau ARB tidak ditoleransi dengan baik. Obat ini tidak boleh
digunakan dalam kombinasi dengan inhibitor RAAS lainnya (Damman &
Lambers-Heerspink, 2014).
2.4.9.1.1.1.1 Renin Inhibitor
Aliskiren merupakan satu-satunya renin inhibitor yang tersedia yang
bertindak dengan menghalangi aktivitas katalitik renin dan menghambat produksi
AT I dan AT II (Tripathi et al., 2013). Beberapa Uji klinis menunjukan bahwa
renin inhibitor memiliki efektifitas yang menyerupai ACEI dan ARB dalam
menurunkan tekanan darah. Aliskiren sebaiknya tidak dikombinasikan dengan
ACEI atau ARB pada pasien dengan gangguan ginjal atau diabetes karena
peningkatan risiko efek samping yang serius (Rosenfeld, et al., 2014)
Aliskiren di berikan secara oral dan dieliminasi pada urin, dapat
menyebabkan diare, terutama pada dosis yang lebih tinggi, dan juga dapat
menyebabkan batuk dan angioedema, namun mungkin lebih jarang dari pada
ACEI (Whalen et al., 2015). Dewasa > 18 tahun, Dosis awal 150 mg 1 kali sehari,

28
jika tekanan darah tidak terkontrol, dosis ditingkatkan hingga 300 mg 1 kali
sehari, diberikan tunggal atau kombinasi dengan antihipertensi lain, diberikan
tidak bersama makanan. Sediaan aliskiren di Indonesia umumnya tablet salut
selaput 150 mg dan 300 mg (Rasilez) (BPOM RI, 2015).
2.4.9.1.1.1.2 Angiotensin converter enzym inhibitors (ACEI)
Angiotensin converter enzym merupakan dipeptidil karboksipeptidase
dengan atom seng, yang merupakan suatu enzim yang berada pada paru, tubulus
proksimal ginjal, saluran gastrointestinal, organ jantung dan otak. Konsentrasi
tertinggi ACE terdapat pada kapiler paru. ACE terdiri dari satu rantai polipeptida
yang mengandung dua domain yaitu atom N dan C, ACE hadir sebagai enzim
ikatan membran dan sirkulator globular (Balasuriya dan Rupasinghe., 2011).
Tabel II.4 Dosis Obat Antihipertensi golongan ACEI (Talbert & Martin, 2013)
Obat (merek) Kisaran dosis
harian (mg / hari)
Dosis Per Hari
Ramipril (Altace) 2.5 – 10 1 atau 2
Captopril (Capoten) 12.5 – 150 2 atau 3
Fosinopril (Monopril) 10–40 1
Moexipril (Univasc) 7.5–30 1 atau 2
Benazepril (Lotensin) 10 – 40 1 atau 2
Enalapril (Vasotec) 5 – 40 1 atau 2
Lisinopril (Privinil, Zestril) 10 – 40 1
Perindopril (Aceon) 4–16 1
Quinapril (Accupril) 10–80 1 atau 2
Trandolapril (Mavik) 1 – 4 1
ACEI secara lansung bekerja selektif dalam memblokir enzim yang
mengubah angiotensin I menjadi angiotensin II. Angiotensin II memiliki peran
penting dalam patogenesis CKD dengan hipertensi sebab stimulasi angiotensin II
yang berlebih dapat menginduksi disfungsi endotel pada ginjal yang dapat
berkembang menjadi glomerulosklerosis, tubulointerstitial, fibrosis dan sklerosis
vaskular dan di khawatirkan terus berkembang hingga tahap akhir penyakit ginjal
(ESRD). Selain memblokir angiotensin I menjadi angiotensin II, ACEI juga

29
bertindak dalam modulasi keseimbangan fibrinolitik, vasodilatasi arteriol eferen,
dan dapat mengurangi pelepasan aldosteron dan vasopresin sehingga
menghasilkan peningkatan plasma braykinin sehingga terjadi penurunan tekana
darah (Filardi et al., 2015). ACEI pada umumnya adalah obat yang ditoleransi
dengan baik. Namun, kemungkinan batuk dan angioedema harus diingat ketika
meresepkan obat ini. Batuk tidak biasa (10-20%) dengan fitur batuk yang
diinduksi ACEI adalah batuk kering, iritasi, dan tidak produktif (Laurent., 2017).
Obat golongan ACEI ini pertama yang digunakan sebagai kelas terapi
dalam satu dekade terakhir adalah captopril, lisinopril, ramipril, enalapril.
Beberapa obat tersebut efektif dalam mengatur tekanan darah pada pasien CKD
namun jika penggunaan obat terus diperpanjang dapat terjadi efek yang tidak di
inginkan seperti pusing, batuk, dan edema angioneurotik (Balasuriya dan
Rupasinghe., 2011). Semua obat golongan ACEI yang digunakan secara oral
dapat sebagai obat atau prodrug, kecuali kaptopril dan lisinopril sebab akan
menuju dan dirubah menjadi metabolik aktifnya. Sehingga obat ini juga di jadikan
pilihan pada pasien dengan gangguan hati berat (whalen et al., 2015). Selain dapat
menurunkan tekanan darah, ACEI juga dapat mengurangi tekanan
intraglomerular, yang berarti dapat memberikan tambahan manfaat dengan
mengurangi penurunan fungsi ginjal (Dipiro et al., 2015).
2.4.9.1.1.1.3 Angiotensin Reseptor Bloker (ARB)
Angiotensin reseptor bloker (ARB) memiliki mekanisme yang serupa
dengan ACEI dalam blokade RAAS. Antihipertensi golongan ARB maupun ACEI
digunakan sebagai terapi lini pertama untuk mengontrol tekanan darah dan dapat
melestarikan fungsi ginjal dalam mencegah penyakit ginjal kronis (Dipiro et al.,
2015). Perbedaan yang dimiliki antara ARB dan ACEI adalah dimana ARB
berkerja dengan memblokir angiotensin II dari reseptor angiotensin I (AT1) yang
ada pada semua jaringan. ARB menyebabkan vasodilatasi dan mengurangi retensi
perifer (Kee et al., 2015). Dapat dikatakan adanya kemungkinan ARB akan lebih
unggul dari ACEI dalam mengurangi komplikasi terkait hipertensi sebab ACEI
pada akhirnya menurunkan stimulasi reseptor tipe 1 dan tipe 2 dengan
menurunkan produksi angiotensin II (Allderedge et al., 2013). ACEI berperan

30
Gambar 2.8 Blokade jalur RAS dengan ACE inhibitor dan ARB (Ruilope et al.,
2007)
Angiotensin reseptor bloker (ARB) memiliki mekanisme yang serupa
dengan ACEI dalam blokade RAAS. Antihipertensi golongan ARB maupun ACEI
digunakan sebagai terapi lini pertama untuk mengontrol tekanan darah dan dapat
melestarikan fungsi ginjal dalam mencegah penyakit ginjal kronis (Dipiro et al.,
2015). Perbedaan yang dimiliki antara ARB dan ACEI adalah dimana ARB
berkerja dengan memblokir angiotensin II dari reseptor angiotensin I (AT1) yang
ada pada semua jaringan. ARB menyebabkan vasodilatasi dan mengurangi retensi
perifer (Kee et al., 2015). Dapat dikatakan adanya kemungkinan ARB akan lebih
unggul dari ACEI dalam mengurangi komplikasi terkait hipertensi sebab ACEI
pada akhirnya menurunkan stimulasi reseptor tipe 1 dan tipe 2 dengan
menurunkan produksi angiotensin II (Allderedge et al., 2013). ACEI berperan
dalam peningkatan kinins, yang bertanggung jawab dalam beberapa efek samping
ACEI seperti batuk. (Steddon et al., 2014)
ARB memiliki mekanisme kerja yang istimewa selain sebagai agen
menurunkan tekanan darah juga ARB sebagai renoprotektan pada nefropati dapat
melindungi glomerulus melalui penurunan vasokontriksi arteriol eferen
glomerulus juga penurunan hipertensi intra glomerulus serta mengurangi
hiperfiltrasi (Marriott et al., 2012). Beberapa obat golongan ARB tersedia dalam
obat generik namun harganya masih di atas harga obat golongan ACEI, hanya
losartan yang harganya sebanding dengan harga obat kelas generik lainnya. Efek
samping yang terkait dalam golongan ARB biasanya ringan dan sementara, dan

31
termasuk pusing, sakit kepala, dan hipotensi ortostatik terkait dosis. Pengunaan
ARB juga dipertimbangkan pada pasien yang tidak ditoleransi dengan ACEI
(Wemerec, 2012). Obat yang termasuk golongan ARB antara lain, Candesartan,
eprosartan, irbesartan, losartan, olmesartan, telmisartan, valsartan (steddon et al.,
2014).
Tabel II.5 Dosis Obat Antihipertensi golongan ARB (Talbert & Martin, 2013)
Obat (merek) Kisaran dosis harian
(mg / hari)
Dosis Per Hari
Valsartan (Diovan) 40–320 1
Losartan (Cozaar) 50–100 1 atau 2
Telmisartan (Micardis) 20–160 1
Candesartan (Atacand) 8–32 1 atau 2
Olmesartan (Benicar) 20–40 1
Irbesartan (Avapro) 150–300 1
Eprosartan (Teveten) 600–800 1 atau 2
Losartan dan valsartan adalah antihipertensi golongan ARB yang pertama
dipasarkan dari reseptor angiotensin II tipe 1 (AT1), yang kemudian disusul
dengan candesartan, eprosartan, irbesartan, telmisartan dan olmesartan yang kini
ada juga dipasaran. Bradikinin tidak berpengauh terhadap kerja ARB sehingga
ARB merupakan penghambat efek angiotensin yang lebih selektif dari pada ACEI
(Katzung, 2015). Hubungan yang terlibat antara ARB dan GFR dikaitkan dengan
kerja ARB yang menghambat angiotensin II yang menginduksi terjadinya
penyempitan mesangial yang dapat meningkatkan koefisien filtrasi glomerulus.
Poliferasi sel mesangial adalah ciri khas terjadinya cedera ginjal seperti
glomerulonefritis, sehingga dalam pengobatan ARB juga dapat dapat mengurangi
dan bahkan menghapuskan poliferasi sel mesangial (kobori et al., 2013).
2.4.9.1.1.1.3.1 Valsartan
Valsartan merupakan obat yang termasuk ke dalam golongan angiotensin
reseptor bloker (ARB), efek fisiologis valsartan dapat menurunkan tekanan darah,
mengurangi kerja jantung, menurunkan aldosteron serta meingkatkan ekskresi
natrium. (Drugbank, 2019).

32
Gambar 2.9 Struktur kimia valsartan (Drugbank, 2019).
Valsartan merupakan pilihan yang tepat sebagai pengobatan lini pertama
pasien dengan hipertensi ringan sampai sedang (Siddiqui et al., 2011). Terdapat
penelitian yang menyatakan bahwa valsaran memiliki efek metabolik ginjal yang
positif. Dari penelitian tersebut disimpulkan bahwa selain dapat menurunkan
tekanan darah valsartan juga menunjukan efek menurunkan albuminuria. Selain
itu, terapi valsartan menurunkan risiko diabetes pada pasien yang berisiko tinggi
terkena diabetes (Ecder, 2014).
Tabel II.6 Regimen terapi Valsartan (Rang dan Dale, 2016)
Dosis (mg/hari) Frekuensi
penggunaan/hari Farmakokinetik
PO: 40 - 320 mg 1
Peak effect: 2-4jam
Bioavaibilitas: 25%
t1/2: 6 hingga 9 jam
Ikatan protein 94-95 %
Valsartan dapat menunjukan efek antihipertensi dalam kurung waktu 24
jam. Valsartan efektif mengendalikan tekanan darah pada dosis lazimnya 80 mg
sekali sehari, penurunan tekanan darah yang lebih signifikan terlihat dengan
peningkatan dosis secara bertahap hingga 320 mg / hari. Efektifitas valsartan telah
ditegakan dalam randomized, double blind, controlled trial dengan kontrol
placebo yang membuktikan valsartan pada dosis 80 – 320 mg / hari dapat
mengurangi tekanan darah (Khairnar et al., 2012).Sedian yang ada di Indonesia
biasanya berupa tablet salut selaput dengan dosis 40 mg, 80 mg, dan 160 mg,
dapat di kombinasi dengan kombinasi hidroklorotiazid (Codiovan) dan kombinasi
dengan amlodipine (Exforge), serta tanpa kombinasi (Valsartan Ni, dan Valesco)
(BPOM RI, 2015)
2.4.9.1.1.1.3.2 Losartan

33
Gambar 2.10 Struktur kimia losartan (Drugbank, 2019)
Losartan adalah antagonis reseptor AT-II tipe 1 pertama digunakan secara
oral yang bioavailable, long-acting, nonpeptida untuk digunakan pada manusia.
Efektivitasnya sebagai agen antihipertensi telah ditetapkan serta telah dipelajari
secara ekstensif pada hewan dan relawan manusia (Khairnar et al., 2012).
Losartan merupakan agen aktif secara oral mengalami first pass metabolism atau
metabolisme lintas pertama yang substansial oleh enzim sitokrom P450. Enzim
tersebut kemudian di ubah sebagian menjadi metabolit asam karboksilat aktif dan
beberapa metabolit tidak aktif. metabolit asam karboksilat aktif bertanggung
jawab pada sebagian besar reseptor angiotensin II antagonisme yang berpengaruh
dalam mekanisme kerja losartan. Baik losartan maupun metabolitnya tidak
berakumulasi dalam plasma setelah dosis diulang sekali sehari. Setelah pemberian
oral, losartan diserap dengan baik dan memilik bioavailabilitas sistemik sekitar
33%. Sekitar 14% dari dosis losartan yang diberikan secara oral dikonversi
menjadi metabolit aktif yang dicapai dalam 3-4 jam (Gunawan, 2016).
Tabel II.7 Regimen terapi Losartan (Rang dan Dale, 2016)
Dosis (mg/hari) Frekuensi
penggunaan/hari Farmakokinetik
50 mg – 100 mg 1-2
Peak effect:1-3 jam
Bioavaibilitas: 33%
t1/2: 8 jam
Losartan dikontraindikasikan dapat tejadi hipersensitivitas, jika
penggunaan losartan bersama aliskiren pada diabetes. Serta mempunyai interaksi
dengan beberapa obat seperti rifampisin dan flukonazol sebab dapat menurunkan
level metabolit aktif. Diuretik hemat kalium, suplemen kalium, atau zat yang
mengandung kalium dapat menyebabkan hiperkalemia. Pada golongan AINS atau
analgesik antiinflamasi non steroid dapat menurunkan efek antihipertensi,
penurunan fungsi ginjal hingga gangguan ginjal akut pada pasien gangguan ginjal.

34
Sediaan losartan yang ada di Indonesia umumnya tablet salut selaput dengan dosis
50 mg/tablet, dan 100 mg/tablet (Cozaar, Angioten) (BPOM RI, 2015).
2.4.9.1.1.1.3.3 Irbesartan
Gambar 2.11 Struktur kimia irbesartan (Drugbank, 2019).
Irbesartan adalah kelompok obat angiotensin receptor blocker (ARB) yang
digunakan untuk mengobati hipertensi atau nefropati diabetik. Ini juga dapat
digunakan sebagai bagian dari produk kombinasi dengan hidroklorotiazid untuk
pasien dengan tekanan darah yang tidak terkontrol dengan baik atau pada
monoterapi tekanan darah masih belum terkontrol dengan baik. Dapat juga
digunakan ketika pada penggunaan angiotensin converting enzyme inhibitor
terkait dengan batuk kering sedangkan ARB tidak berhubungan dengan batuk
kering (Drugbank., 2015). Irbesartan diberikan persetujuan oleh Badan Pengawas
Obat dan Makanan Amerika Serikat atau FDA pada 30 September 1997
(Drugbank., 2019).
Tabel II.8 Regimen terapi Irbesartan (Khairnar et al., 2012).
Dosis (mg/hari) Frekuensi
penggunaan/hari Farmakokinetik
150 mg- 300 mg 1
Peak effect: 2 jam Bioavaibilitas: 70% t1/2: 11- 15 jam ikatan protein: 90%-95%
Setelah pemberian irbesartan pada dosis tunggal 150 mg, 20% dari dosis
diekskresikan melalui rute ginjal dan sekitar 80% diekskresikan dalam empedu.
Efek antihipertensi terlihat dalam dua minggu setelah mulai terapi, dengan efek
puncak terjadi di antara dua sampai enam minggu (Khairnar et al., 2012).
Terdapat beberapa penelian yang menunjukan dampak penurunan TDS/TDD pada
pasien yang menggunakan Telmisartan, Valsartan, Kandesartan, Irbesartan,
kombinasi Telmisartan secara berturut-turut sebesar 9/9 mmHg, 10/16 mmHg,

35
23/20 mmHg, 30/30 mmHg, dan 10/10 mmHg, dimana dapat ditarik kesimpulan
Irbesartan merupakan golongan ARB yang memberikan dampak penurunan
TDS/TDD yang paling efektif dibanding golongan ARB lainnya (Rafika.Y
Karmila, dkk., 2015). Irbesartanjuga memiliki bioavailabilitas 70% yang
merupakan nilai tertinggi pada kelompok terapinya (Khairnar et al., 2012).
Terdapat penelitian yang menyebutkan bahwa pemberian terapi Irbesartan
600 mg setiap hari pada pasien nefropati diabetes yang berlebih, merupakan suatu
metode yang sangat efektif dan aman untuk mengurangi proteinuria, dan
memperlambat evolusi menjadi ESRD, menjadikannya alternative terapeutik pada
pasien tersebut (Ruiz et al., 2012). Irbesartan dikontraindikasikan pada pasien
yang hipersensitif denganirbesartan, dan tidak untuk wanita hamil. Sediaan yang
terdapat di Indonesia umumnya berupa kaplet atau tablet salut selaput, dengan
dosis 75 mg, 150 mg, dan 300 mg. Terdapat sediaan yang dikombinasi dengan
hidroklorotiazid (co-aprovel, co-irvebal, dan co-irvell), serta terdapat sediaan yang
isinya hanya Irbesartan saja (irbesartan, irverbal, irvell, dan aprovel) (BPOM RI,
2015)
2.4.9.1.1.1.3.4 Telmisartan
Gambar 2.12 Struktur kimia Telmisartan (Drugbank, 2019).
Telmisartan adalah golongan antagonis reseptor AT-II nonpeptida, bekerja
dengan cara berikatan dengan reseptor angiotensin II tipe 1 (AT1) dengan afinitas
tinggi, menyebabkan penghambatan aksi angiotensin II pada otot polos pembuluh
darah, yang pada akhirnya menyebabkan pengurangan tekanan darah arteri
(Drugbank, 2019).
Tabel II.9 Regimen terapi Telmisartan (Khairnar et al., 2012).
Dosis (mg/hari) Frekuensi
penggunaan/hari Farmakokinetik

36
20 mg – 160 mg 1 sampai 2 Peak effect: 0.5-1jam
t1/2: 5-9jam
ikatan protein: 99%
Telmisartan merupakan golongan antagonis reseptor AT-II nonpeptida.
Diberikan pada pasien secara oral dengan konsentrasi puncak yang dapat dicapai
dalam 0,5-1 jam. Bioavaibilitasnya dapat berkurang oleh makanan, namun tidak
signifikan. Waktu paruh nya adalah 24 jam, sehingga memungkinkan untuk
pemberian sekali sehari. Sekitar lebih dari 97% dosis telmisartan yang
dikeluarkan dari tubuh tidak berubah dalam kotoran melalui ekskresi empedu.
Ekskresi ginjal tidak berkontribusi (0,5%) terhadap eliminasi telmisartan.
Bioavaibilitas: tergantung dengan dosis yang digunakan (pada dosis 40 mg,
didapat bioavaibilitas 48%, pada dosis 160 mg didapat biovaibilitas 58%)
(Khairnar et al., 2012).
Telmisartan dikontraindikasikan pada pasien yang memiliki
hipersensitivitas terhadap telmisartan, kehamilan trimester dua dan tiga,
menyusui, gangguan obstruktif empedu, gangguan hati berat. Sediaan yang
tersedia di Indonesia umumnya adalah dalam bentuk tablet (carditel, dan
micardis) 20 mg,40 mg dan 80 mg. Terdapat sediaan telmisartan yang
dikombinasikan dengan hidroklorotiazid (micardis plus), ada pula yang
dikombinasikan dengan amlodipin (Twynstar) (BPOM RI, 2015).
2.4.9.1.1.1.3.5 Olmesartan
Gambar 2.13 Struktur kimia Olmesartan (Drugbank,2019)
Olmesartan termasuk dalam kelompok obat angiotensin II receptor blocker
(ARB), secara selektif mengikat angiotensin receptor 1 (AT1) dan mencegah
protein angiotensin II yang mengikat dan mengerahkan efek hipertensi, serta
berperan dalam vasokonstriksi, stimulasi dan sintesis aldosteron dan ADH,
stimulasi jantung, dan reabsorpsi natrium ginjal. Secara keseluruhan, efek
fisiologis olmesartan menyebabkan penurunan tekanan darah, menurunkan kadar

37
aldosteron, mengurangi aktivitas jantung, dan meningkatkan ekskresi natrium.
Olmesartan juga memengaruhi RAAS, yang memainkan peran penting dalam
hemostasis dan pengaturan fungsi ginjal, pembuluh darah, dan jantung (Drugbank,
2019).
Tabel II.10 Regimen terapi Olmesartan (Khairnar et al., 2012).
Dosis (mg/hari) Frekuensi
penggunaan/hari Farmakokinetik
20 mg- 40 mg 1 sampai 2
Peak effect : 1,4 -2,8 jam;
99% terikat pada protein
plasma; Waktu paruh
antara 10 dan 15 jam
Olmesartan memiliki kontraindikasikan pada psien yang memiliki
kelainan fungsi hati, kelainan fungsi ginjal sedang sampai berat, kerusakan
empedu, menyusui. Dosis awal olmesartan adalah 10 mg sekali sehari, jika perlu
dapat dinaikkan menjadi 20 mg sekali sehari; dosis maksimum 40 mg sehari
(lanjut usia, maksimum 20 mg sehari). Sediaan yang tersedia di Indonesia dalam
bentuk tablet dengan dosis umumnya 10 mg, 20 mg, dan 40 mg. Terdapat juga
sediaan olmesartan yang dikombinasikan dengan amlodipin (normetec), dan ada
pula yang dikombinasikan dengan hidroklorotiazid (olmetec plus) (BPOM RI,
2015).
2.4.9.1.1.1.3.6 Kandesartan
Gambar 2.14 Struktur kimia Kandesartan (Drugbank, 2019).
Kandesartan antagonis nonpeptida antagonis lama lainnya dari reseptor
tipe AT-II adalah prodrug yang dihidrolisis menjadi kandesartan metabolit aktif
selama penyerapan gastrointestinal. Protein terikat 99,5%. Sekitar 33% dosis
dieliminasi melalui urine dan 67% melalui empedu. Kandesartan tidak
dimetabolisme oleh enzim CYP (Khairnar et al., 2012).

38
Tabel II.11 Regimen terapi Kandesartan (Khairnar et al., 2012).
Dosis (mg/hari) Frekuensi
penggunaan/hari Farmakokinetik
8 mg- 32 mg 1 atau 2
Peak effect: 3-4jam Bioavaibilitas:40 % t1/2: 5- 10 jam ikatan protein: 99.5%
Infeksi saluran pernapasan atas (6%), nyeri (3%), dan pusing (4%)
termasuk diantara efek samping yang paling sering dilaporkan (Khairnar et al,
2012). Penggunaan nya pada pasien dengan gangguan fungsi hati serta gangguan
fungsi ginjal harus dipantau. Sediaan candesartan yang tersedia di Indonesia
berupa tablet salut 8 mg dan 16 mg, terdapat sediaan talet kombinasi dengan
hidroklorotiazid (blopress plus), dan sediaan tablet tanpa kombinasi (candesartan,
blopress) (BPOMRI, 2015).
2.4.9.1.1.1.3.7 Eprosartan
Gambar 2.15 Struktur kimia Eprosartan (Drugbank, 2019)
Eprosartan merupakan antagonis reseptor angiotensin II yang digunakan
untuk mengobati hipertensi. Ini melakukan 2 tindakan pada sistem angiotensin
renin. Dengan mencegah pengikatan angiotensin II ke AT1, otot polos vaskular
menjadi rileks dan terjadi vasodilatasi, dengan menghambat produksi
norepinefrin, tekanan darah semakin berkurang (drugbank, 2019).
Tabel II.12 Regimen terapi Eprosartan (Khairnar et al., 2012).
Dosis (mg/hari) Frekuensi
penggunaan/hari Farmakokinetik
400 mg- 800 mg 1 sampai 2
Peak effect: 1-2 jam
Bioavaibilitas:40 %
t1/2: 5-9jam
ikatan protein: 99.5%

39
Eprosartan merupakan selektif non peptida AT II antagonis 1-reseptor.
Dibandingkan dengan antagonis reseptor AT-II lainnya Eprosartan kurang
bioavailable ini mungkin terkait dengan penyerapan yang tidak lengkap.
Eprosartan tidak menghasilkan metabolit aktif setelah pemberian oral. Pada
pemberian oral eprosartan dosis tunggal 300 mg, konsentrasi plasma memuncak
dalam waktu 1-2 jam dalam keadaan puasa. Pada sebagian besar pasien mungkin
perlu 2 hingga 3 minggu perawatan untuk melihat respon maksimum dalam darah
tekanan. Ketika digunakan dalam kombinasi dengan agen antihipertensi lainnya,
seperti diuretik tiazid dan penghambat saluran kalsium, efek aditifnya akan
terlihat.Eposartan dieliminasi terutama pada empedu (90%) dan pada tingkat yang
lebih rendah pada urine (7%) sebagai obat yang tidak berubah. (Khairnar et al,
2012).
2.4.9.1.1.2 Calcium channel blocker (CCB)
Penghambat kanal kalsium atau Calcium channel blockers (CCB)
dikembangkan pada tahun 1960 dan digunakan sebagai pengobatan berbagai
penyakit kardiovaskular termasuk angina, hipertensi dan penyakit raynaud. Obat
golongan ini bekerja dengan menghambat aliran ion kalsium ke dalam pembuluh
vaskuler yang menyebabkan vasodilatasi sistemik sehingga mampu menurunkan
tekanan darah. Terdapat 3 kelas terapi CCB: turunan dihidropiridin (DHP),
fenilakilamin dan benzotiazepin, ketiga kelas ini berbeda dalam struktur kimia
namun mengakibatkan efek jantung sama,yaitu tidak memperberat kerja jantung
Pada turunan DHP (amlodipine), fenilalkilamin (verapamil) dan benzothiazepine
(diltiazem) menyebabkan aktivasi refleks sistem saraf simpatik, menurunkan
denyut jantung dan curah jantung (Barry Michael, 2016).
Tabel II.13 Dosis Obat Antihipertensi golongan CCB (Talbert & Martin, 2013)
Obat (merek) Kisaran dosis
harian
(mg / hari)
Dosis Per
Hari
Amlodipin (Amcor,Actapin) 2.5–10 1
Nicardipin (Nicafer, Nidaven) 60–120 2
Nifedipin (Nifedin, Farmalat, Calcianta) 30–90 1
Diltiazem (Dilmen, Cordila SR,Farmabes) 120–320 2

40
Verapamil (Isoptin SR) 120–480 1
Kebanyakan calcium channel blockers tidak menumpuk pada pasien
dengan fungsi ginjal terganggu, dengan pengecualian nikardipin dan nimodipin.
Akumulasi agen ini mungkin juga karena berkurangnya aliran darah ke hati pada
orang tua (KDIGO, 2012). Generasi pertama golongan obat CCB (misalnya
Nifedipin Immediate release) memiliki onset yang cepat dan durasi yang singkat,
oleh karena itu diperlukan beberapa dosis harian. Generasi kedua adalah
nifedipine long-acting atau slow-release dan felodipine,sedangakan generasi
ketiga obat golongan ini adalah amlodipin (Barry Michael, 2016). Penghambat
saluran penghambat kalsium shortacting dosis tinggi harus dihindari karena
peningkatan risiko infark miokard karena vasodilatasi berlebihan dan stimulasi
jantung refleks yang ditandai (Whalen et al., 2015).
2.4.9.1.1.3 Diuretik
Kelainan volume cairan dan komposisi elektrolit adalah gangguan klinis
umum dan penting untuk diatasi. Diuretik merupakan agen yang dapat
meningkatkan volume urin (Katzung, 2015). Ketidakseimbangan volume cairan
ekstraseluler umum terjadi pada pasien CKD dan merupakan penyebab penting
terjadinya hipertensi. Diuretik merupakan salah satu obat antihipertensi yang
sering diresepkan pada pasien CKD. Secara umum terapi diuretik pada gagal
ginjal kronik digunakan untuk mengontrol cairan ekstraselular, disamping itu juga
karena efeknya dapat menurunkan tekanan darah. obat ini dapat membantu
meningkatnya efek dari obat golongan antihipertensi seperti ACEi atau ARB atau
antihipertensi lainnya. Menurut NKF-K/DOQI diuretik direkomendasikan dalam
kombinasi dengan ACEi ataupun ARB dapat digunakan untuk penyakit ginjal
kronik dengan diabetes maupun non diabetes (Muti.A.F & Chasanah. U, 2016)
Diuretik sangat efektif dalam menurunkan tekanan darah ketika digunakan
dalam kombinasi dengan antihipertensi lainnya. adanya suatu farmakodinamik
independen. Pertama, ketika dua obat menyebabkan efek farmakologis
keseluruhan yang sama (penurunan tekanan darah) melalui mekanisme aksi yang
berbeda, kombinasi mereka biasanya menghasilkan efek aditif atau sinergis
(Dipiro et al., 2015). Beberapa kelas diuretik tersedia yang dapat digunakan

41
pasien CKD termasuk tiazid, diuretik loop, dan diuretik hemat kalium. Diuretik
tiazid dapat menurunkan tekanan darah dan mengurangi risiko CVD dengan
mekanisme selain pengurangan volume ECF (KDIGO, 2012).
2.4.9.1.1.3.1 Diuretik Thiazide
Thiazide merupakan diuretik yang paling banyak digunakan dan disukai,
merupakan diuretik lini pertama untuk mengatasi hipertensi (Dipiro et al.,
2015).Diuretik thiazide diserap dari saluran GIT dan menghasilkan diuresis dalam
waktu 1-2 jam. Setelahnyadisekresikan ke dalam lumen tubulus proksimal melalui
pembawa anio organik, efek terjadi setelah mencapai lumen. Agen ini
menghambat reabsorbsi natrium klorida (NaCl) aktif dalam tubulus distal yang
mengganggu 𝑁𝑎+, dan Clcotransporter (NCC), protein transport Na+, Cl- spesifik
yang menghasilkan ekskresi Na dan volume air yang menyertainya. Agen ini
meningkatkan ekskresi dari 𝐶𝑙−, 𝑁𝑎+, 𝐾+, dan 𝐻𝐶𝑂3− dengan dosis tinggi. Serta
menghambat ekskresi dari kalsium (Rosenfeld et al., 2014).
Semua tiazid dapat diberikan secara oral, tetapi ada perbedaan pada
metabolisme masing-masing obatnya. Chlorothiazide, induk dari kelompok, tidak
larut dalam lemak dan harus diberikan secara relatif dosis besar. Merupakan satu-
satunya tiazid yang tersedia untuk pemberian parenteral. Hidroklorotiazid jauh
lebih kuat dan harus digunakan dosis yang lebih rendah. Chlorthalidone lambat
diserap dan memiliki durasi aksi yang lebih lama. Indapamide diekskresikan
terutama oleh sistem bilier, untuk mengerahkan efek diuretiknya. Semua tiazid
disekresikan oleh sekresi asam organik sistem dalam tubulus proksimal dan
bersaing dengan sekresi asam urat. Akibatnya, penggunaan thiazide dapat
menumpukan sekresi asam urat dan meningkatkan kadar asam urat serum
(Katzung, 2015).
Tabel II.14 regimen dosis obat thiazid (Katzung et al, 2015).
Nama obat Dosis total perhari
Hidroklorotiazid 12,5 - 100 mg
Indapamid (Natrilix SR) 2,5 - 10 mg
Metolazon 2,5 - 10 mg
Klortalidon 25 - 50 mg
Hidroklorotiazid adalah obat yang paling sering digunakan, dan
merupakan zat yang poten, memiliki efektifitas yang kurang lebih sama dengan

42
klorotiazid. Klortalidon, indapamid, dan metolazon disebut sebagai thiazide-like
diuretics, karena mengandung residu sulfonamida dalam struktur kimianya, dan
mekanisme kerja yang sama (Whalen, et al 2015). Sedian obat golongan tiazid
yang tersedia di Indonesia tablet 25 mg (hidroklorotiazid) (BPOM RI, 2015).
2.4.9.1.1.3.2 Diuretics Loop
Diuretik Loop bekerja secara selektif menghambat reabsorpsi NaCl dalam
ekstremitas atau anggota gerak tubuh. Karena besarnya daya serap NaCl dan fakta
bahwa aksi diuretik dari obat ini tidak dibatasi oleh pengembangan asidosis,
seperti halnya dengan karbonat anhidrase inhibitor, diuretik loop adalah agen
diuretik yang paling manjur tersedia saat ini (Katzung, 2015). Furosemid,
bumetanid, torsemid dan ethacrynic acid adalah diuretik loop yang paling umum
digunakan, dengan rentang dosis yang lebar dan farmakodinamika yang berbeda.
Diuretik Loop sangat berguna saat mengobati edema dan tekanan darah tinggi di
CKD 4-5 pasien sebagai tambahan atau sebagai alternatif untuk diuretik thiazide
(KDIGO, 2012)
Tabel II.15 regimen dosis obat diuretik Loop (Katzung & Trevor, 2015)
Nama obat Dosis total perhari
Furosemid 20 mg-80 mg
Bumetanid 0,5 mg- 2 mg
Asam etakrilat 50 mg – 200 mg
Diuretik loop menyebabkan peningkatan 𝑀𝑔2+ dan ekskresi 𝐶𝑎+.
Penggunaan jangka panjang dapat menyebabkan hipomagnesemia yang signifikan
pada beberapa pasien. Diuretik loop dapat meningkatkan laju aliran urin dan
meningkatkan ekskresi kalium pada gagal ginjal akut. Namun, tidak bisa
mencegah atau memperpendek durasi gagal ginjal (Katzung et al, 2015).
Furosemid dan bumetanide merupakan obat turunan sulfonamida. Asam etakrilat
merupakan diuretik loop yang jarang dipilih, biasanya dipilih untuk pasien yang
alergi obat sulfa (Kee et al., 2015). Sediaan yang tersedia di Indonesia, tablet 40
mg furosemid (Lasix), dan injeksi 10mg/ml (Lasix) (BPOM RI, 2015).
2.4.9.1.1.3.3 Diuretik hemat kalium
Diuretik hemat kalium lebih lemah dari thiazides dan diuretik loop,
bertindak sebagai diuretik ringan atau dikombinasikan dengan diuretik lain.
Diuretik hemat kalium berperan terutama dalam collecting duct tubulus ginjal dan

43
tubulus distal akhir untuk meningkatkan ekskresi natrium dan air dan retensi
potasium. Obat tersebut mengganggu pompa sodium potasium yang dikendalikan
oleh hormon aldosteron aldosteron mineralokortikoid (Kee et al., 2015)
Tabel II.16 regimen dosis diuretik hemat kalium (Katzung et al, 2015).
Nama obat Dosis total perhari
Spironolakton 25 mg- 200 mg dalam dosis terbagi (maksimal 400
mg)
Amilorid 5 mg – 10 mg ( max 20 mg)
Triamterin 50 mg – 100 mg ( maksimal 300 mg)
Spironolakton merupakan antagonis aldosteron. Spironolakton
menghambat aksi aldosteron dan menghambat pompa sodium potassium.
Triamterin dan amilorida biasanya dihindari pada pasien CKD karena risiko
hyperkalemia dikarenakan kurang efektif dalam mengurangi volume cairan
ekstraselular dari pada tiazida atau diuretik loop (KDIGO, 2012). Sediaan hemat
kalium di Indonesia untuk golongan spironolakton berupa tablet 25mg, dan 100
mg (BPOM RI, 2015).
2.4.9.1.1.4 β-Bloker
Penghambat adrenoseptor beta (β Bloker) dapat digunakan sebagai obat
antihipertensi dan penyakit jantung. Obat ini bekerja dengan menurunkan
frekuensi denyut jantung sehingga dapat menurunkan kerja jantung. Obat ini juga
bekerja dengan menghambat sekresi renin di sel jukstaglomerulus ginjal akibat
penurunan produksi angiotensin II (Gunawan., 2012). Sebagian besar β bloker
yang telah di uji terbukti efektif dalam menurunkan tekanan darah. Propranolol
adalah penghambat β pertama yang terbukti efektif dalam penurunan tekanan
darah dan penyakit jantung iskemik. Saat ini propranolol sebagian besar
digantikan oleh penghambat β kardioselektif seperti metoprolol dan atenolol.
Semua agen penghambat β-adrenoceptor berguna dalam menurunkan tekanan
darah pada hipertensi ringan sampai sedang. Propranolol menghambat stimulasi
produksi renin oleh katekolamin. propranolol dapat mengurangi tekanan darah
pada pasien hipertensi dengan aktivitas renin normal atau bahkan rendah. Beta

44
bloker mungkin juga bekerja pada adrenoseptor β presinaptik perifer untuk
mengurangi aktivitas saraf vasokonstriktor simpatis (Katzung, 2015).
Tabel II.17 regimen dosis obat beta bloker (Talbert & Martin, 2013)
Nama obat Selektifitas Dosis (mg / hari)
Propranolol Non selektif 160-480 mg
Atenolol β-1 selektif 25- 100 mg
Metoprolol tartrate β-1 selektif 100–400 mg
Metoprolol dan atenolol, yang merupakan kardio selektif, Kardio
selektivitas relatif menguntungkan dalam mengobati hipertensi. Merupakan
golongan β blocker yang paling banyak digunakan dalam pengobatan hipertensi.
Metoprolol lebih kuat daripada propranolol dalam memblokir reseptor β2.
Atenolol tidak dimetabolisme secara luas dan diekskresikan terutama dalam urin
dengan paruh 6 jam; biasanya diberikan sekali sehari. Atenolol dilaporkan kurang
efektif daripada metoprolol dalam mencegah komplikasi hipertensi (Katzung,
2015). Sediaan yang tersedia di Indonesia biasanya tablet salut selaput 10 mg
(Farmadral), Lotenac (Atenolol 50 mg), Loprolol (Metopropolol 100 mg) .
2.4.9.1.1.5 Alfa Bloker
Golongan obat penghambat adrenoseptor alfa (alfa bloker) seperti
Prazosin, terazosin, dan doxazosin terbukti memberikan efek antihipertensinya
dengan cara menghalangi/menghambat reseptor α1 pada arteriol dan venula,
sehingga memberikan efek dilatasi pada arteri maupun vena (Katzung, et al
2015).
golongan ini juga dapat mengurangi resistensi vaskular perifer dan menurunkan
tekanan darah arteri dengan menyebabkan relaksasi otot polos arteri dan vena,
serta menyebabkan sedikit perubahan pada curah jantung, aliran darah ginjal, dan
laju filtrasi glomerulus (Whalen et al., 2015). Penggunaan obat ini dapat
menyebabkan sodium dan retensi air dapat terjadi, sehingga paling efektif bila
diberikan dengan diuretik untuk menjaga khasiat antihipertensi dan
meminimalkan edema (Dipiro et al., 2015).
Tabel II.18 Regimen dosis obat Alfa Bloker (Talbert & Martin, 2013).
Nama obat Dosis (mg / hari)

45
Prazosin 1-8 mg
Terazosin 2-20 mg
Dexazosin 1-20 g
2.4.9.1.1.6 Vasodilator
Vasodilator mengurangi resistansi arteri atau meningkatkan kapasitansi
vena, sehingga dapat terjadi pengurangan tekanan vascular (Rosenfeld et al.,
2014). Vasodilator berkerja dengan melonggarkan otot polos vaskular, sehingga
melebarkan pembuluh darah dan pada tingkatan berbeda dapat meningkatkan
kapsitasnya (Katzung et al., 2015). Vasodilator juga meningkatkan konsentrasi
renin plasma, menghasilkan retensi natrium dan air. Efek samping yang tidak
diinginkan ini dapat diblokir karena penggunaan diuretik dan bloker β secara
bersamaan (Whalen et al., 2015).
Tabel II.19 Mekanisme kerja obat Vasodilator (Gunawan, 2012)
Nama Obat Mekanisme Kerja Dosis perhari
Hidralazin menyebabkan penurunan tekanan darah
dengan Merelaksasi otot polos arteriol
yang dapat menyebabkan peningkatan
frekuensi denyut jantung dan curah
jantung.
Obat ini tidak digunakan sebagai mono
terapi karena efek takifilaksis dan reflek
simpatis yang dapat mengurangi efek
antihipertensinya, biasa digunakan
sebagai obat tambahan setelah
pemberian diuretic atau Beta bloker
25 -100 mg dua kali
sehari (Oral)
20 – 40 mg (iv atau im)
Dosis maksimal 200
mg/hari
Minoksidil Dapat menurunkan tekanan sistol dan
diastol dengan membuka kanal kalium
yang mengakibatkan effluks kalium dan
hiperpolarisasi membran, diikuti dengan
vasodilatasi dan merelaksasi otot polos
pembuluh darah.
12,5 mg – 40 mg satu
sampai dua kali sehari
Nitroprusid Menurunkan tekanan darah dengan
vasodilasi arteriol dan venula akibat
aktivasi siklase dan meningkatnya
konversi GTP menjadi GNP-siklik pada
pembuluh darah.
0,5-10 ug/kg/menit

46
2.4.9.1 Terapi non-farmakologi pada CKD
Perubahan life style atau gaya hidup sebagai tahap awal diperlukan pada
semua pasien CKD untuk mencapai tujuan tekanan darah < 140/90 mmHg dan
<130/80 mmHg. Jika tujuan pada tahap awal belum tercapai diperlukan terapi
medis. Pada penyakit ginjal stadium akhir atau End Renal Stage Disease
(ESRD), beberapa terapi pengganti diperlukan untuk keberlangsungan hidup
pasien CKD (Weir & Lerma., 2015).
2.4.9.1.1 Hemodialisis
Ketika CKD sudah memasuki tahap penyakit ginjal stadium akhir,
kerusakan ginjal sudah tidak dapat dihindari. Penurunan fungsi ginjal secara
progresif selama periode bulan sampai bertahun-tahun ke titik di mana ginjal tidak
dapat lagi membuang limbah, mengkonsentrasi urin, menjaga homeostasis asam
basa, dan mengatur cairan dan elektrolit dan fungsi tubuh penting lainnya. Pada
kondisi ini memerlukan terapi khusus yang disebut terapi pengganti (Allderedge
et al., 2013). Hemodialis dapat digunakan untuk menjaga keseimbangan elektrolit,
kelebihan cairan dan mengendalikan uremia (Mayuda et al., 2017). Hemodialisis
adalah suatu tindakan yang dilakukan dengan mengalirkan darah ke dalam suatu
tabung ginjal buatan (Dialiser) yang terdiri dari dua kompartemen yang terpisah.
Darah pasien di pompa dan di alirkan pada kompartemen darah yang di batasi
oleh selaput semipermeabel buatan (artificial) dengan kompartemen dialisat.
(Sudoyo et al., 2014)
Gambar 2.16 Proses Hemodialisis (Steddon et al, 2014)

47
Selama dialisis, darah yang di pompa akan menuju tabung dialiser, pada
saat bersamaan cairan dialisat yang terdiri dari natrium, kalium, kalsium,
bikarbonat, magnesium, dan glukosa merupakan suatu cairan elektrolit mirip
fisiologis tubuh akan mengalirinya. Dalam dialiser darah dan dialisat akan
mengalir pada arah yang berlawanan. Darah akan keluar dari dialiser menuju
detector perangkap udara hingga dihasilkan darah yang bersih untuk dialirkan
kembali pada tubuh pasien (Steddon et al., 2014).
2.4.9.1.2 Dialisis peritoneal
Dialisis peritoneal merupakan salah satu bentuk dialisis dalam menangani
penyakit ginjal akut ataupun penyakit ginjal kronik. Menggunakan suatu membran
peritoneum yang memiliki sifat semipermeabel sehingga darah dapat di filtrasi.
Dialisis peritoneal yang paling umum adalah Continous Ambulatory Peritoneal
Dialysis (CAPD) (Allderedge et al, 2013).
Gambar 2.17 Proses Dialisis peritoneal (Steddon et al, 2014)
Pada dasarnya, proses dari dialisis peritoneal menggunakan kateter
peritoneum yang dipasang pada abdomen kemudian masuk ke dalam kavum
peritoneum. Kateter peritoneum tersebut yang digunakan untuk memasukan
cairan dialisi pada kavum peritoneum (Sudoyo el al, 2014). Dialisis peritoneal
mempunyai komplikasi utama yaitu peritonitis, infeksi nonperitonitis terkait
dengan pemasangan kateter, penambahan berat badan dan gangguan metabolik

48
lainnya, dan uremia residual (terutama di antara pasien yang tidak memiliki fungsi
ginjal residual) (Liu et al, 2015).
2.4.9.1.3 Transplantasi ginjal
End Renal Stage Disease (ESRD) atau penyakit ginjal stadium akhir
dinyatakan sebagai kehilangan ginjal berfungsi sedemikian rupa sehingga hidup
tidak berkelanjutan tanpa adanya terap ginjal pengganti atau renal replacement
therapy (RRT) yang diberikan dalam bentuk ginjal yang ditransplantasikan
(Himmefarb & Ikizler, 2019). Transplantasi ginjal merupakan suatu tindakan
memperbaiki kualitas hidup, merupakan terapi pengganti ginjal utama pada pasien
penyakit ginjal kronis tahap akhir. Cangkok donor hidup lebih baik dan akan
bertahan lebih lama dari pada cangkok donor yang telah meninggal (kesehatan
donor yang lebih baik, massa nefron yang lebih tinggi, kepatuhan penerima yang
lebih baik). Kontraindikasi untuk transplantasi ginjal adalah adanya infeksi dan
keganassan yang tak terkontrol atau metastasis, penyakit diluar ginjal yang berat
(jantung, hati, paru-paru), obesitas, penggunaan obat berbahaya, atau
mengkosumsi alcohol (Steddon et al, 2014). Biasanya diberi imunosupresan
setelah proses transplantasi sebab dikhawatirkan kemungkinan terjadi penolakan
dari tubuh atas organ yang dicangkok, oleh karenanya diberikan terapi (Azzi et aI,
2015).
Related Documents